Leki biologiczne, nazywane także biofarmaceutykami, są produktami leczniczymi wytworzonymi za pomocą zaawansowanych metod inżynierii genetycznej oraz biotechnologii. Celem ich działania jest naśladowanie lub blokowanie funkcji ludzkich białek i oddziaływanie na receptory komórkowe. Są one wykorzystywane w leczeniu różnych schorzeń, w tym łuszczycy. Risankizumab to nowoczesny lek biologiczny, który jest humanizowanym przeciwciałem monoklonalnym. Wyróżnia się on selektywnym powinowactwem do podjednostki p19 IL-23, co sprawia, że jest jednym z kluczowych leków biologicznych w terapii łuszczycy. Badania kliniczne potwierdziły jego wysoką skuteczność w leczeniu łuszczycy umiarkowanej do ciężkiej w porównaniu z innymi dostępnymi lekami. Ponadto risankizumab okazał się efektywny również w leczeniu łuszczycowego zapalenia stawów.
Autor: Zygmunt Adamski
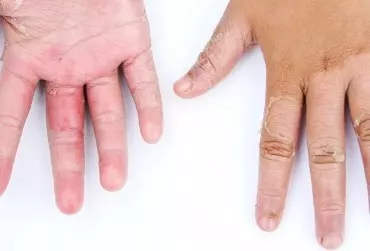
Łuszczyca jest przewlekłą, nieuleczalną chorobą zapalną skóry o wieloczynnikowej etiologii. Choroba znacząco wpływa na jakość życia pacjentów, prowadzi do ich stygmatyzacji, izolacji społecznej w konsekwencji zaburzeń lękowych, depresji, uzależnień. Wykwity skórne w postaci rumieniowych grudek i blaszek pokrytych łuską często zlokalizowane są w miejscach odsłoniętych. Metotreksat (MTX) jest syntetycznym analogiem kwasu foliowego, szeroko stosowanym w praktyce dermatologicznej od ponad pół wieku. Jest jednym z leków stosowanych w leczeniu łuszczycy. Wykazuje działanie antyproliferacyjne poprzez wpływ na wiele enzymów kluczowych dla procesów komórkowych.
Inhibitory kalcyneuryny dostępne w postaci preparatów miejscowych to istotna grupa leków stosowanych w leczeniu dermatoz występujących u osób dorosłych, jak również u dzieci. Aktualnie dostępnymi inhibitorami kalcyneuryny w formie preparatów do stosowania miejscowego w Polsce są pimekrolimus i takrolimus. Pimekrolimus (10 mg/g krem) to lek mający miejscowe działanie przeciwzapalne oraz immunomodulacyjne. Hamuje procesy prowadzące do zwiększonej produkcji cytokin prozapalnych poprzez wiązanie się z makrofiliną i blokowanie aktywacji kalcyneuryny. Selektywny mechanizm działania pimekrolimusu sprawia, że nie powoduje on działań niepożądanych charakterystycznych dla preparatów miejscowych glikokortykosteroidów, co wiąże się z możliwością wykorzystania go jako cennej alternatywy. Pimekrolimus stosuje się do leczenia łagodnego i umiarkowanego atopowego zapalenia skóry, a także (poza wskazaniami rejestracyjnymi) w terapii innych chorób dermatologicznych, takich jak łuszczyca, bielactwo czy twardzina ograniczona. Preparaty inhibitorów kalcyneuryny są użyteczne zarówno w leczeniu zaostrzeń chorób dermatologicznych, jak i w terapii podtrzymującej, w tym w formie terapii proaktywnej.
Grzybice są schorzeniami bardzo często spotykanymi w praktyce dermatologicznej. Szacuje się, że ok. 25% populacji ogólnej jest dotkniętych rozmaitymi infekcjami grzybiczymi, a dominującym gatunkiem je wywołującym jest Trichophyton rubrum [1, 2]. Chorobotwórcze grzyby wywołują w większości powierzchniowe infekcje, które dotyczą zrogowaciałych substratów takich jak skóra, paznokcie, włosy. Pomimo dużej ich powszechności prawidłowe rozpoznanie i diagnoza bywają trudne. Morfologia zmian skórnych jest zwykle niejednoznaczna i może przypominać szereg odmiennych dermatoz zapalnych. Ich wygląd nierzadko ulega zmianie, zwłaszcza w wyniku szeroko stosowanej miejscowej terapii preparatami glikokortykosteroidowymi (mGKS), niejednokrotnie o złożonym składzie (mGKS + antybiotyk + lek przeciwgrzybiczy). Jak trudna i żmudna potrafi być diagnostyka rozsianych zmian skórnych obserwowanych w przypadku grzybicy skóry gładkiej, obrazuje przedstawiony w artykule opis przypadku. Zarówno relatywnie długi okres utrzymywania się zmian skórnych, mylne i niejednoznaczne wyniki badań diagnostycznych, jak i konieczność wdrożenia terapii immunosupresyjnej spowodowały, że przypadek ten stanowi przykład bardzo trudnej sytuacji klinicznej, z którą można się spotkać w codziennej praktyce dermatologicznej.
Wstęp: Składniki produktów kosmetycznych i higienicznych znane są jako częsta przyczyna uczulenia kontaktowego. W ostatnich latach obserwuje się rosnącą popularność produktów zawierających składniki roślinne. Powszechnie uważa się, że składniki roślinne mają wiele korzystnych właściwości, a przy tym są bezpieczniejsze niż ich syntetyzowane chemicznie odpowiedniki. Cel: Celem pracy była ocena częstości występowania uczulenia kontaktowego na wybrane składniki roślinne u chorych na wyprysk oraz przeprowadzenie analizy porównawczej częstości występowania i dystrybucji tych składników w produktach kosmetycznych i higienicznych dostępnych w aptece i drogerii. Materiały i metody: W badaniu wzięło udział 181 chorych z objawami wyprysku kontaktowego (K = 120, M = 61) będących pod opieką Kliniki Dermatologii Uniwersytetu Medycznego w Poznaniu. Grupę kontrolną stanowiło 42 ochotników (K = 32, M = 10). Wykonano testy płatkowe z wykorzystaniem haptenów Polskiej Serii Podstawowej oraz dodatkowo substancji testowych pochodzenia roślinnego takich jak olej z oliwek (Olea europaea L.), rumianek pospolity (Chamomilla recutita), olejek z drzewa herbacianego (Melaleuca alternifolia), olejek miętowy (Menthae piperitae), arnika górska (Arnica montana), mniszek pospolity (Taraxacum officinale). Pod kątem występowania wspomnianych składników roślinnych analizie poddano 3999 produktów zawierających się w 11 kategoriach. Wszystkie produkty były dostępne w 2018 r. w jednej z największych na polskim rynku drogerii i aptece. Wyniki: Zarówno w grupie badanej, jak i w grupie kontrolnej nie stwierdzono uczulenia kontaktowego w kierunku badanych substancji testowych. Spośród analizowanych składników roślinnych zarówno w drogerii, jak i w aptece najczęściej w składzie występował rumianek pospolity (7,27% i 3,09% produktów). Najrzadziej występującym składnikiem roślinnym był mniszek pospolity (0% i 0,35%). Rumianek występował najczęściej w produktach do higieny intymnej (d = drogeria: 14,94%, a = apteka: 6,94%) i produktach do pielęgnacji dzieci (d: 14,17%, a: 3,85%). Wnioski: Wiele produktów kosmetycznych i higienicznych zawiera składniki roślinne. Wydaje się, że składniki te pomimo powszechnego występowania i prawdopodobnego potencjału uczulającego nie dają pozytywnych reakcji w testach i nie nasilają objawów u chorych na różne rodzaje wyprysku.
Metotreksat jest lekiem zarejestrowanym w leczeniu ciężkiej, opornej na leczenie łuszczycy. Jest jednym z najczęściej stosowanych leków systemowych w terapii tej choroby. Mimo że lek ten może powodować poważne skutki uboczne, wieloletnie doświadczenie w stosowaniu metotreksatu oraz badania naukowe pozwoliły na dokładne poznanie jego profilu bezpieczeństwa i opracowanie algorytmów terapeutycznych. Przy zachowaniu odpowiednich zasad kwalifikacji oraz monitorowania pacjentów metotreksat umożliwia skuteczne i bezpieczne leczenie chorych na łuszczycę w codziennej praktyce klinicznej. W ostatnim czasie coraz większą popularność zyskuje metotreksat w formie roztworu do wstrzykiwań, stosowany podskórnie. Charakteryzuje się on szybszym efektem terapeutycznym i większą skutecznością, zwłaszcza gdy zalecane jest leczenie dawkami powyżej 15 mg/tydzień. Duża grupa pacjentów, u których metotreksat w formie doustnej powodował działania niepożądane w postaci dolegliwości ze strony przewodu pokarmowego, podaje lepszą tolerancję leku w formie podskórnej. Mimo dynamicznego rozwoju nowoczesnych metod terapii łuszczycy w ostatnich latach metotreksat wydaje się lekiem ponadczasowym. Stosowany może być nie tylko w monoterapii, ale także w skojarzeniu z lekami biologicznymi, głównie inhibitorami czynnika martwicy nowotworu (tumor necrosis factor alpha – TNF-alfa). Taka terapia poprawia skuteczność leczenia i zmniejsza ryzyko tworzenia przeciwciał skierowanych przeciwko lekowi biologicznemu.
Antybiotykoterapia miejscowa jest wartościową alternatywą dla leczenia ogólnego ze względu na ograniczenie ogólnoustrojowych działań niepożądanych i możliwość stosowania antybiotyku wyłącznie w miejscu infekcji. Znany od kilkudziesięciu lat kwas fusydowy jest antybiotykiem wąskospektralnym o silnym działaniu przeciwbakteryjnym, często stosowanym w codziennej praktyce dermatologicznej. Wykazuje dużą skuteczność w leczeniu występujących zakażeń skóry, szczególnie tych o etiologii Staphyococcus aureus. Dane z wielu badań klinicznych dowodzą, że terapia miejscowa kwasem fusydowym, także w połączeniu z miejscowymi glikokortykosteroidami, jest skuteczna, bezpieczna i dobrze tolerowana przez pacjentów. Staphyococcus aureus jest jednym z najczęstszych czynników etiologicznych zakażeń skóry. Chorzy z atopowym zapaleniem skóry istotnie częściej są skolonizowani przez S. aureus. Bakteria produkuje toksyny będące superantygenami zdolnymi do aktywacji i podtrzymania odpowiedzi zapalnej w skórze. Uważa się, że S. aureus ma istotne znaczenie w patofizjologii wyprysku i może być przyczyną niepowodzenia terapii. Zastosowanie kwasu fusydowego z glikokortykosteroidem w leczeniu wyprysku atopowego okazało się skuteczne, co potwierdzają dane z badań klinicznych.
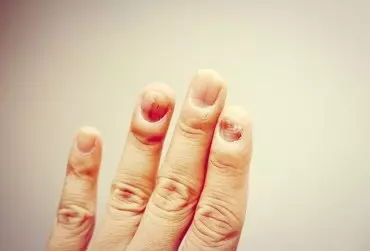
Grzybica paznokci to stale rosnący problem epidemiologiczny oraz terapeutyczny. W wyniku zakażenia i działania enzymów wytwarzanych przez grzyby następuje rozkład keratyny, białka budującego elementy składowe skóry. Następnie dochodzi do onycholizy, czyli oddzielenia się i uniesienia płytki paznokcia z powodu odczynowej hiperkeratozy łożyska. Wyróżnia się trzy typy tego schorzenia – grzybicę dystalną i boczną (distal and lateral subungual onychomycosis – DLSO), powierzchowną białą (white superficial onychomycosis – WSO) oraz grzybicę proksymalną podpaznokciową (proximal subungual onychomycosis – PSO). Każdy z nich może być wywołany przez dermatofity, grzyby niedermatofitowe oraz drożdżaki. Celem artykułu jest poglądowe przedstawienie zagadnienia grzybiczego zakażenia paznokci. Zawiera on zatem charakterystykę wymienionych typów tej choroby. Dla każdego z nich przedstawiono także odpowiedni schemat leczenia. W tekście zawarto również informacje dotyczące różnicowania tego schorzenia z innymi jednostkami chorobowymi, które mogą przypominać zakażenie grzybicze, takimi jak: łuszczyca, wyprysk kontaktowy czy liszaj płaski. Opisany został też przebieg badania mykologicznego stanowiącego kluczowy etap w procesie rozpoznania zakażenia. Zwrócono także uwagę na czynniki predysponujące do wystąpienia grzybicy, jak i na działania profilaktyczne pozwalające na ograniczenie jej rozprzestrzeniania.