Trudno gojące się rany
Rana trudno gojąca się to rana, w której proces gojenia zatrzymał się przez pewien czas na jednym z etapów i nie postępuje [1]. Rana przewlekła to rana, która nie przeszła uporządkowanego i terminowego procesu gojenia [1]. Jedni autorzy za ranę przewlekłą uznają ubytek, który nie wygoił się w przeciągu 4–6 tygodni, inni zaś wydłużają tę granicę do 6–8 tygodni [2]. Szacuje się, że rany przewlekłe występują u 1–1,5% całej populacji, ok. 3% populacji powyżej 60. roku życia i 15% w wieku starczym [3]. Problem trudno gojących się ran dotyczy ok. 20 mln ludzi na całym świecie [2]. Na proces gojenia wpływa nie tylko etiopatogeneza rany i jej lokalizacja, ale także wiek, stan zdrowia pacjenta i choroby współistniejące.
POLECAMY
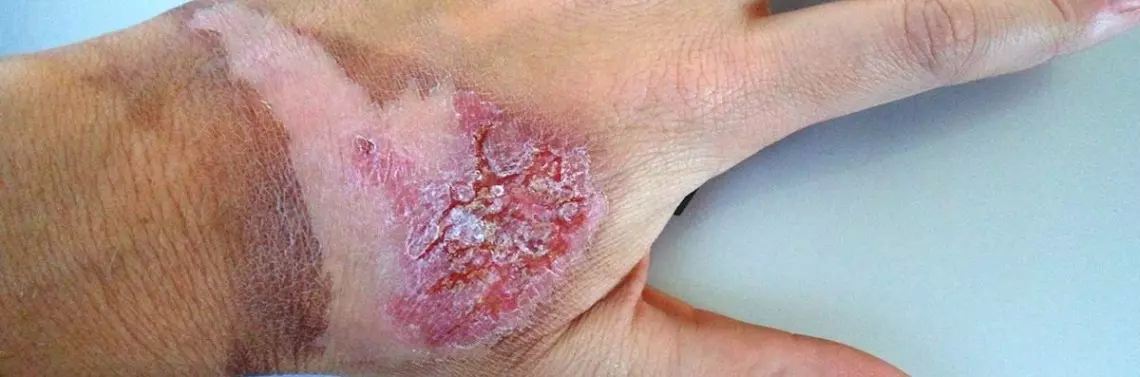
Najczęściej występującymi ranami przewlekłymi są owrzodzenia, odleżyny oraz stopa cukrzycowa [1]. Z owrzodzeń ponad 80% to owrzodzenia żylne powstające na tle niewydolności żylnej, zakrzepicy żył głębokich czy nieleczonych żylaków [4]. Owrzodzenia na tle niedokrwiennym stanowią 14%. Owrzodzenia mogą powstać również podczas nieprawidłowego gojenia się rany po przebytym urazie, w przebiegu piodermii zgorzelinowej, zatorów spowodowanych przez cholesterol, zespołu antyfosfolipidowego, kalcyfikacji w przewlekłej niewydolności nerek, necrobiosis lipoidica, różnych postaci zapalenia tkanki podskórnej, schorzeń hematologicznych, autoimmunologicznych [5].
Owrzodzenie żylne zwykle lokalizuje się w dolnej części podudzi, ma nieregularne brzegi, tendencję do obfitego wysięku i towarzyszącą siatkę naczyniową na obwodzie. Skóra wokół owrzodzenia zwykle jest zaczerwieniona, co wskazuje na toczący się proces zapalny [4].
Świeże owrzodzenia będące następstwem przewlekłej niewydolności żylnej zazwyczaj są małe i powierzchowne, jednak wraz z przewlekłym przebiegiem choroby powstają owrzodzenia rozległe oraz głębokie [4]. U wielu pacjentów choroba utrzymuje się przez wiele lat i charakteryzuje się występowaniem częstych nawrotów, a leczenie jest kosztowne i długotrwałe. Wymaga terapii skojarzonej zarówno przyczynowej, jak i miejscowej – kompresjoterapia, oczyszczanie owrzodzenia z tkanek martwiczych, wydzieliny i strupów oraz odpowiednio dobranych opatrunków [4]. Niejednokrotnie konieczne jest leczenie przyczynowe, inwazyjne – skleroterapia, chirurgia żył, leczenie przeciwbólowe, flebotropowe oraz leczenie infekcji w ranach przewlekłych odpowiednio dobranymi środkami odkażającymi, antybiotykami miejscowymi, a w niektórych przypadkach nawet antybiotykoterapią ogólnoustrojową [4].
Przeczytaj również: Leczenie miejscowe wybranych powierzchownych zakażeń grzybiczych
Nowoczesne podejścia w leczeniu trudno gojących się ran i zespołu stopy cukrzycowej
Niezależnie od rodzaju rany, ogólne zasady leczenia miejscowego są takie same. Podstawą jest oczyszczanie niezbędne w celu zainicjowania procesu naprawy tkanek, który ma pierwszorzędne znaczenie w terapii trudno gojących się ran [1]. Niestety, leczenie owrzodzeń trwa miesiącami i często nie przynosi zadowalającej poprawy. Biland i wsp. zastosowali bezbiałkowy dializat pełnej krwi cielęcej (zarówno miejscowo, jak i dożylnie) w terapii przewlekłych owrzodzeń. Badanie zostało przeprowadzone wśród 210 pacjentów z owrzodzeniami. U wszystkich pacjentów stosowano kompresjoterapię. Oceniano powierzchnię owrzodzenia, głębokość, strukturę, brzegi i stan skóry wokół owrzodzenia. W grupie osób, u których stosowano miejscowy dializat krwi cielęcej oraz podawany w dawce 10 ml dożylnie co 2 dni, zaobserwowano szybszy proces gojenia się owrzodzeń w porównaniu do osób, u których stosowano kompresjoterapię i placebo [6]. Ponadto grupa pacjentów leczonych dializatem zgłaszała mniejsze dolegliwości bólowe ze strony owrzodzenia oraz mniejszy obrzęk kończyn dolnych [6].
Solcoseryl jest bezbiałkowym dializatem zawierającym liczne składniki o małej masie cząsteczkowej (do 5000 daltonów) pochodzące z surowicy i komórek krwi cielęcej. Preparat zawiera ok. stu związków chemicznych – aminokwasy, elektrolity, oligopeptydy, fosfolipidy, glikolipidy, kwasy nukleinowe, czynniki wzrostu (epidermal growth factor – EGF) [7]. W badaniach przeprowadzonych na zwierzętach, w hodowlach komórkowych i tkankowych oraz w badaniach klinicznych wykazano, że dializat ma właściwości wspomagające komórkową przemianę materii i stymulujące fosforylację oksydacyjną, zwiększa stopień wykorzystania tlenu oraz nasila transport glukozy w niedotlenionych i pozbawionych rezerw metabolicznych komórkach. Solcoseryl usprawnia procesy naprawcze i regeneracyjne w tkankach uszkodzonych oraz mających niewystarczające zasoby składników odżywczych, zapobiega wtórnym zmianom zwyrodnieniowym i innym patologicznym zmianom w odwracalnie uszkodzonych komórkach. Nasila syntezę kolagenu oraz stymuluje migrację i proliferację komórek [8]. Chroni tkanki zagrożone niedotlenieniem i brakiem substancji odżywczych. Przyspiesza i poprawia jakość gojenia uszkodzonych tkanek [8].
W badaniach Markiera i wsp. [7] stwierdzono, że dożylnie podawany Solcoseryl u chorych z krytycznym niedokrwieniem kończyn dolnych poddanych rekonstrukcji naczyniowej przyspiesza gojenie się obwodowych zmian martwiczych. Dodatkowo preparat łagodził objawy przewlekłego niedokrwienia, takie jak bóle kończyny oraz zaburzenia czucia [7].
Cukrzyca, pomimo leczenia, nadal powoduje tworzenie się trudno gojących owrzodzeń na stopach. Zespół stopy cukrzycowej (ZSC) definiuje się jako wszelkiego rodzaju rany i podrażnienia na stopach, których gojenie trwa dłużej niż 4 tygodnie [1]. Neuropatia cukrzycowa oraz niedokrwienie kończyn dolnych są czynnikami etiologicznymi owrzodzenia stóp. Owrzodzenia stopy występują u 15–25% osób chorujących na cukrzycę [9]. Tylko 2/3 z nich udaje się wyleczyć, 28% skutkuje amputacją kończyn [10]. W eksperymentalnym badaniu El-Mesallamy i wsp. terapia systemowa komórkami macierzystymi krwi pępowinowej w połączeniu z miejscowo stosowanym dializatem krwi cielęcej znacznie przyspieszyła gojenie się ran u szczurów z cukrzycą [11]. Autorzy wykazali, że dializat ma właściwości insulinopodobne, poprawia transport glukozy do komórek i jej wykorzystanie.
Rana po oparzeniu
Każdego roku oparzeniom ulega 1% mieszkańców naszego kraju [12]. Przyczyną oparzeń osób dorosłych są wypadki w pracy i w domu, są to najczęściej oparzenia termiczne. Ciężkość oparzenia określa się za pomocą różnych skali. Najbardziej powszechna jest tzw. reguła dziewiątek, gdzie określone segmenty ciała zajmują w przybliżeniu 9% powierzchni ciała lub reguła dłoni – powierzchnia dłoni osoby oparzonej odpowiada 1% łącznej powierzchni jej ciała.
Bardzo ważna jest też ocena głębokości oparzenia. Oparzenie I stopnia jest powierzchowne i dotyczy naskórka. Charakteryzuje się niewielkim obrzękiem i zaczerwienieniem oraz występowaniem dolegliwości bólowych [12]. Oparzenia II stopnia dzieli się na klasy IIA i IIB. Klasa IIA to oparzenie, które nie dotyczy pełnej grubości skóry. Głębsze warstwy, w których znajdują się gruczoły potowe oraz mieszki włosowe, nie ulegają uszkodzeniu. Charakterystyczna jest miejscowa bolesność tkanek oparzonych oraz pojawianie się pęcherzy [12, 13]. W oparzeniu IIB widoczna jest powierzchowna martwica naskórka i głębszych warstw skóry.
Oparzenie uszkadza naczynia krwionośne. Rany pozbawione są pęcherzy, koloru różowoceglastego lub intensywnie blade (szare). Czasem zdarza się, że w centrum rany występuje brak czucia. W oparzeniu III stopnia może dojść do uszkodzenia zakończeń nerwowych, co sprawia, że obszar objęty oparzeniem jest mniej bolesny. Obejmuje całą grubość skóry oraz tkankę podskórną. Oparzone obszary mają kolor śnieżnobiały lub brązowo-czarny. Oparzenia IV stopnia obejmują pełną grubość skóry wraz z mięśniami, powięziami i kośćmi. Widoczne jest całkowite zwęglenie obszarów dotkniętych oparzeniem [12]. W zależności od głębokości i rozległości oparzenia wyróżnia się oparzenia lekkie, średnie i ciężkie.
Postępowanie i regeneracja skóry po oparzeniu
W przypadku oparzeń termicznych należy zdjąć z oparzonego ubranie, schładzać ciało chłodną wodą lub wilgotnymi kompresami (do 15 minut lub do wystąpienia dreszczy, nie więcej niż 10% powierzchni ciała naraz), a następnie nałożyć jałowy opatrunek [13, 14]. Konieczna jest ocena stanu chorego oraz powierzchni oparzenia. W poważnych oparzeniach należy rozpocząć leczenie przeciwbólowe oraz przeciw hipowolemii. W ośrodkach specjalistycznych leczenia wymagają oparzenia:
- górnych dróg oddechowych,
- niepełnej grubości skóry (II°), które przekraczają 10%
- powierzchni ciała,
- pełnej grubości skóry (III°) we wszystkich grupach wiekowych,
- twarzy, rąk, stóp, narządów płciowych, krocza oraz okolicy dużych stawów,
- prądem elektrycznym – wszystkie!,
- chemiczne o porównywalnym do termicznych obszarze i lokalizacji, w szczególności zasadami,
- u osób z chorobami współistniejącymi (takimi jak niewydolność serca, cukrzyca, choroby nerek),
- u osób z dodatkowymi obrażeniami,
- u dzieci, jeśli szpital dziecięcy nie ma odpowiednio przeszkolonego personelu [14].
Powierzchowne oparzenia I stopnia
W oparzeniach powierzchownych I stopnia ranę oparzeniową należy chłodzić przez 15–20 minut zimną bieżącą wodą. Następnie ranę zabezpiecza się jednym z dostępnych bez recepty preparatów (np. Panthenol, Argosulfan, Solcoseryl) oraz jałowym opatrunkiem. W przypadku dolegliwości bólowych można zalecić lek przeciwbólowy. Oparzenie I stopnia zwykle goi się w ciągu 7 dni bez pozostawienia blizny [15].
Oparzenia pośredniej głębokości – stopień IIA/IIB
Ranę oparzeniową należy chłodzić przez 15–20 minut zimną bieżącą wodą. Następnie trzeba ją odkazić i usunąć pęcherze, a potem nałożyć opatrunek specjalistyczny. Zaleca się stosowanie opatrunków ze srebrem jonowym, hydrowłóknistych lub alginianowych. Leczenie sposobem otwartym jest polecane dla takich powierzchni, jak twarz, krocze, pośladki. Warunkiem leczenia sposobem otwartym jest zapewnienie aseptyki. Kiedy rana zagoi się przez naskórkowanie, bliznę trzeba natłuszczać kilka razy dziennie (Alantan plus, Solcoseryl maść, biała wazelina). Należy unikać ekspozycji na promieniowanie UV. U osób bez aktualnych szczepień stosuje się profilaktykę przeciwtężcową [15].
Oparzenie III i VI stopnia
Należy leczyć w ośrodku specjalistycznym. W ranach oparzeniowych destrukcja tkanek postępuje nadal, pomimo usunięcia czynnika sprawczego, jeszcze przez następnych kilka godzin [16]. Przez pierwsze godziny rana pooparzeniowa pogłębia się i obejmuje sąsiadujące obszary. W badaniu Ghonemi i wsp. Solcoseryl stymulował gojenie oparzeń poprzez poprawę zaopatrzenia tkanek w tlen, poprawę mikrokrążania i promowanie epitelializacji [17]. Ponadto autorzy stwierdzili, że u pacjentów, u których Solcoseryl był aplikowany wcześnie po oparzeniu, rany nie pogłębiały się, a pooparzeniowy proces destrukcji w ranie został zatrzymany. Autorzy polecają produkt w przypadku małych, powierzchownych oparzeń. Rudkowski i wsp. przeprowadzili badania na szczurach z użyciem podanego dootrzewnowo Solcoserylu. Autorzy stwierdzili, że w grupie szczurów, u których podano dializat, został zahamowany proces dalszej destrukcji rany po oparzeniu, a regeneracja tkanek przebiegała zdecydowanie szybciej [16]. Isler i wsp. aplikowali miejscowo żel lub maść Solcoseryl na rany oparzeniowe powierzchowne i średnio głębokie u szczurów. W grupie zwierząt leczonych preparatem Solcoseryl okres gojenia był zdecydowanie krótszy, a proces epitelializacji pojawiał się wcześniej niż w grupie kontrolnej.
Częstym powikłaniem po wygojeniu ran oparzeniowych są blizny przerosłe i przykurcze stawów. W trakcie formowania się blizny ważną rolę w przeciwdziałaniu powikłaniom odgrywa właściwa pielęgnacja skóry poprzez jej natłuszczanie (Solcoseryl maść, Alantan, wazelina), ochrona przed promieniowaniem UV, stosowanie preparatów silikonowych lub wyciągu z cebuli. W przypadku dużych powierzchni najczęściej zalecana jest kompresjoterapia. Terapia uciskowa znalazła zastosowanie w profilaktyce blizn przerosłych po oparzenia już w latach 70. XX w. Zmniejsza ona syntezę kolagenu poprzez ograniczenie przepływu krwi w naczyniach krwionośnych, redukcję dostarczania tlenu i substancji odżywczych, zwiększając apoptozę fibroblastów.
W terapii stosuje się specjalne ubrania, bandaże, maski na twarz. Zaleca się wytworzenie ucisku 10–40 mm Hg przez co najmniej 23 godziny przez ponad 6 miesięcy [18, 19]. Z efektów ubocznych może pojawić się maceracja skóry i wyprysk. W przypadku blizn pooparzeniowych zajmujących stosunkowo niewielkie powierzchnie ciała zastosować można ablacyjny laser frakcyjny CO2 [20]. Działanie lasera frakcyjnego CO2 oparte jest na wytwarzaniu siatki kraterów w skórze o charakterystycznym wzorze predefiniowanego rastra [21, 22]. W trakcie jednego zabiegu laser działa na ok. 10–20% obszaru zabiegowego [22, 22]. Reszta pola zabiegowego jest nieuszkodzona, dzięki czemu goi się szybko oraz z minimalnym ryzykiem powikłań.
Po zabiegu laserem frakcyjnym można zastosować miejscowo Solcoseryl przez 5–7 dni. W przypadku blizn przerosłych zaleca się łączenie laseroterapii z iniekcjami glikokortykosteroidami (GSK), preparatmi silikonowymi. W leczeniu blizn powodujących przykurcze konieczne jest postępowanie operacyjne. Wytworzenie się nadżerek lub owrzodzeń w obrębie blizn oparzeniowych wymaga konsultacji dermatologicznej, ponieważ może być objawem raka skóry.
Podsumowanie
Solcoseryl stosuje się pomocniczo w przypadku małych ran, owrzodzeń pochodzenia żylnego, poparzeń I i II stopnia, zmian troficznych u osób ze schorzeniami zarostowymi tętnic, odleżyn. Solcoseryl wykorzystywany jest również po laserowym opracowaniu blizn laserem frakcyjnym CO2.
Sprawdź: Bimekizumab w leczeniu łuszczycy plackowatej o nasileniu umiarkowanym i ciężkim u dorosłych
Piśmiennictwo
- Sopata M., Banasiewicz T., Kucharzewski M. i wsp. Nowoczesne metody leczenia i oczyszczania trudno gojących się ran. Leczenie Ran 2017; 17 (4): 147–150.
- Potempa M., Jonczyk P., Kucharzewski M. Rany przewlekłe – epidemiologia i czynniki wpływające na proces gojenia. Leczenie Ran 2014; 11 (2): 43–50.
- Lik P., Nejc D. Management of hard-to-heal wounds arising as a result of surgical oncology treatment- usage of the modern wound dressings. Pol Przegl Chir. 2019; 91 (1): 10–13.
- Jałowska M. Leczenie blizn i ran. 2019; 6 (2): 30–34. Wiadomości Dermatologiczne
- Dudzisz-Śledź M., Śledź A. Owrzodzenia podudzi. Medycyna Rodzinna 2006; 2: 41–44.
- Biland L., Hürlimann F., Goor W. i wsp. Treatment of venous ulcers. A multi-center randomized double-blind study. Vasa. 1985; 14 (4): 383–9.
- Markiel Z., Ziaja K., Zejc D. Ocena działania preparatu Solcoseryl u chorych po rekonstrukcjach naczyń z powodu krytycznego niedokrwienia kończyn dolnych. Chirurgia Polska 2002; 4 (4): 167–173.
- Solcoseryl. Charakterystyka produktu leczniczego. //pub.rejestrymedyczne.csioz.gov.pl (dostęp z dnia: 26.08.2019 r.).
- Lavery L.A., Armstrong D.G., Wunderlich R.P. i wsp. Diabetic foot syndrome: evaluating the prevalence and incidence of foot pathology in Mexican Americans and non-Hispanic whites from a diabetes disease management cohort. Diabetes Care 2003; 26: 1435–1438.
- Hinchliffe R.J., Valk G.D., Apelqvist J. i wsp. A systematic review of the effectiveness of interventions to enhance the healing of chronic ulcers of the foot in diabetes. Diabetes Metab Res Rev 2008; 24 (1): 119–144.
- El-Mesallamy H.O., Diab M.R., Hamdy N.M. i wsp. Cell-Based Regenerative Strategies for Treatment of Diabetic Skin Wounds, a Comparative Study between Human Umbilical Cord Blood-Mononuclear Cells and Calves’ Blood Haemodialysate PLoS One. 2014; 9 (3): e89853.
- Chrzanowska-Wąsik M. Analiza oparzeń osób dorosłych hospitalizowanych we Wschodnim Centrum Leczenia Oparzeń i Chirurgii Rekonstrukcyjnej w Łęcznej. Journal of Education, Health and Sport 2017; 7 (4): 410–419.
- Roczniak W., Babuśka-Roczniak M., Zahaczewski K. i wsp. Postępowanie przedszpitalne i szpitalne w ciężkich oparzeniach ciała. Opis. Medycyna ogólna i nauki o zdrowi 2017; 23 (1): 68–72.
- Ciećkiewicz J., Cebula G. Oparzenia skóry. //www.mp.pl/interna/chapter/B16.III.23.19.1. (dostęp z dnia: 26.08.2019 r.).
- Jędrys J., Chrapusta A. Oparzenia. Pierwsza pomoc i leczenie oparzeń termicznych. //nagle.mp.pl/chirurgia/118094,oparzenia-pierwsza-pomoc-i-leczenie-oparzen-termicznych (dostęp z dnia: 36.08.2019 r.).
- Rudowski W., Kluciński W., Kopeć J. i wsp. Effect of a protein-free haemodialysate on tissue respiration and healing of burns. Burns Incl Therm Inj. 1984; 10 (5): 363–7.
- Ghoneimi I.G., Bang R.L. Use of Solcoseryl in minor burns. Annals of Burns and Fire Disasters 1997; 10 (4). //www.medbc.com/annals/review/vol_10/num_4/text/vol10n4p219.htm (dostęp z dnia: 26.08.2019 r.).
- Gauglitz G.G. Management of keloids and hypertrophic scars: current and emerging options. Clin Cosmet Investig Dermatol. 2013; 6: 103–14.
- Macintyre L., Baird M. Pressure garments for use in the treatment of hypertrophic scars--a review of the problems associated with their use. Burns. 2006; 32 (1): 10–5.
- Gold M.H., Berman B., Clementoni M.T. i wsp. Updated international clinical recommendations on scar management: part 1-evaluating the evidence. Dermatol Surg. 2014; 40 (8): 817–24.
- Radziejewska-Choma I. Laser frakcyjny CO2. Aesthetica – analiza działania i zastosowanie //aesthetica.com.pl/medycyna-estetyczna/ (dostęp z dnia: 10.06.2019 r.).
- Jałowska M. Rola opatrunków hydrożelowych w regeneracji po zabiegach medycyny estetycznej. Aesthetica 2019; 4 (34): 60–65.