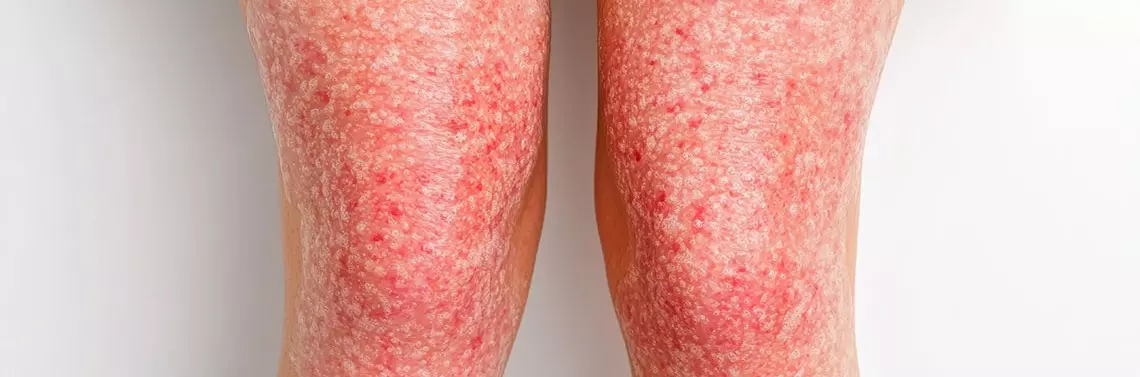
Łuszczyca pospolita to jedna z najczęstszych dermatoz zapalnych, która niezaprzeczalnie wpływa na wszystkie aspekty życia pacjenta. Dotyczy ona 1–3% populacji ogólnej, co przekłada się na mniej więcej 125 mln pacjentów na całym świecie. Choroba istotnie obniża jakość życia chorych – zarówno ze względu na powodowane dolegliwości, jak i przez wpływ na zdrowie psychiczne [1–3].
Łuszczyca plackowata jest najbardziej rozpowszechnioną formą choroby – stanowi ponad 80% przypadków. Do typowych objawów możemy zaliczyć rumieniowe, łuszczące się blaszki na powierzchniach prostowników, choć mogą się one pojawiać również w innych obszarach ciała, w tym na twarzy, owłosionej skórze głowy, w okolicach międzypalcowych, na dłoniach, podeszwach i paznokciach. Choroba dotyka w równym stopniu mężczyzn i kobiety, częściej występuje u dorosłych niż u dzieci [4, 5].
Najnowsze doniesienia związane z chorobą koncentrują się na jej patogenezie, podłożu genetycznym, powiązanych chorobach współistniejących i terapiach biologicznych. Łuszczyca pospolita wiąże się z dysregulacją odpowiedzi immunologicznej, powodowanej głównie przez nadmierną aktywację adaptacyjnego układu odpornościowego. Na wczesnym etapie choroby komórki odporności wrodzonej, takie jak plazmacytoidalne komórki dendrytyczne, a także makrofagi czy keratynocyty, uwalniają cytokiny, które aktywują mieloidalne komórki dendrytyczne. Wytwarzają one IL-12 i IL-23, promując różnicowanie i przeżycie komórek Th1, Th17 i Th22. Szlak Th17, podtrzymywany przez sygnalizację IL-23 poprzez oś Tyk2–Jak2–STAT3, odgrywa dominującą rolę w tym procesie. Powstające cytokiny, w szczególności IL-17, IL-22 i TNF-α, wyzwalają proliferację keratynocytów, zmiany naczyniowe i naciek komórek odpornościowych charakterystyczny dla zmian łuszczycowych [3–6]. Predyspozycje genetyczne odgrywają istotną rolę, podczas gdy czynniki środowiskowe mogą wywoływać lub nasilać objawy [7].
W ostatnich dwóch dekadach leczenie łuszczycy przeszło znaczącą ewolucję – od niespecyficznego leczenia miejscowego i immunosupresji ogólnej do wysoko selektywnych terapii biologicznych. Leki te, skierowane przeciwko konkretnym cytokinom i receptorom szlaków zapalnych, zrewolucjonizowały sposób postępowania z pacjentami z umiarkowaną i ciężką postacią choroby. Pomimo wysokiej skuteczności wielu z tych metod ich długoterminowa efektywność może być ograniczona przez czynniki, takie jak immunogenność, działania niepożądane, niewłaściwy dobór leku czy wreszcie adherencja pacjenta do wybranej dla niego formy terapii.
POLECAMY
Leczenie miejscowe
Glikokortykosteroidy
Od czasu odkrycia przez Sulzbergera korzyści wynikających ze stosowania miejscowych glikokortykosteroidów [8] są one stosowane w wielu schorzeniach dermatologicznych. Stanowią również podstawę leczenia zmian o charakterze łuszczycowym.
Terapia miejscowa jest postępowaniem z wyboru w większości przypadków chorych z łuszczycą plackowatą [9]. Pomimo powszechności jej stosowania i potwierdzonej klinicznie efektywności nadal ograniczona jest liczba badań nad jej długoterminową skutecznością.
Przegląd systematyczny stworzony przez Bark i wsp. [10]
wykazał, że istnieje niewi...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.