Wprowadzenie
Zakażenia grzybicze skóry są częstym problemem klinicznym. Szacuje się, że grzybice powierzchowne skóry dotyczą 10–20% populacji, a około 2–5% wykazuje zmiany paznokciowe pochodzenia grzybiczego [1]. Grzybica skóry gładkiej i owłosionej oraz paznokci stanowi w Polsce istotny problem epidemiologiczny, terapeutyczny i społeczny. Ze względu na powszechność jej występowania bardzo ważna jest znajomość zakażeń grzybiczych skóry i jej przydatków. Flora grzybicza charakteryzuje się dużą zmiennością i bogactwem w różnych regionach świata, a także na terenie danego kraju. W praktyce lekarskiej bardzo ważna jest obserwacja zmian flory mikologicznej, co ma związek ze zmianą czynników klimatycznych, industrializacją, częstą migracją ludności, rozwojem przemysłu, rolnictwa oraz turystyki [2].
Grzybice znane były już w starożytnych zapiskach Eurypidesa i Hipokratesa pochodzących z V w. p.n.e., ale podstawy współczesnej mikologii lekarskiej powstały dopiero w XIX w. z chwilą odkrycia przez Remaka i Schoenleina pierwszego grzyba – woszczynowca, uznanego za chorobotwórczego dla człowieka [3, 4].
Wśród opisanych ok. 250 000 gatunków grzybów, tylko 200–300 gatunków wywołuje choroby u ludzi. Grzybice są chorobami zakaźnymi wywoływanymi przez grzyby chorobotwórcze, które klinicznie można podzielić na dermatofity, grzyby drożdżopodobne i pleśniowe. Dla dermatologów szczególnie istotne są zakażenia wywołane przez dermatofity z rodzajów: Trichophyton, Microsporum oraz Epidermophyton [5]. Najczęściej spotykanym patogenem reprezentującym grzyby drożdżopodobne jest Candida albicans, który wywołuje przede wszystkim tzw. kandydozę (drożdżycę)
skóry gładkiej czy błon śluzowych, ale także ciężką kandydozę narządową i uogólnioną [6]. Inwazja tymi grzybami może dotyczyć wszystkich tkanek organizmu człowieka. Wśród grzybów pleśniowych wyróżnia się przykładowo Scopularopsis brevicaulis i Aspergillus niger.
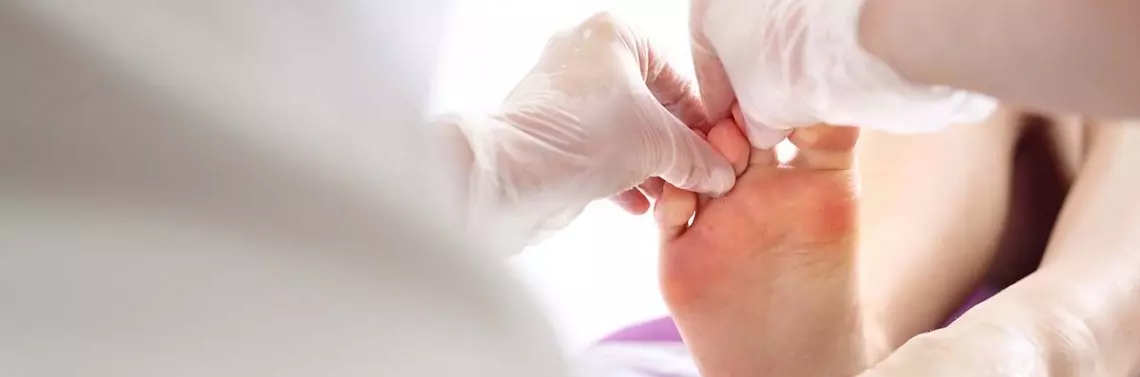
Obecnie medycyna dysponuje różnego rodzaju środkami przeciwgrzybiczymi skierowanymi przeciwko konkretnym typom zakażeń, które dostosowuje się również do ich rozległości, umiejscowienia, a także cech chorego, takich jak wiek czy choroby towarzyszące. Preparaty do stosowania miejscowego zapewniają bezpieczną i opłacalną terapię ograniczonych powierzchownych zakażeń grzybiczych, natomiast w trudniejszych przypadkach wymagane jest stosowanie środków doustnych. Infekcja dermatofitowa obejmująca obszary owłosione (skóra głowy, broda, gęste włosy na kończynach) może wymagać leczenia doustnego z powodu infekcji mieszków włosowych. Niemowlęta mogą reagować na leczenie miejscowe nawet w obszarach z włosami z powodu niedojrzałych mieszków włosowych. Zmiany przypadkowo wstępnie leczone miejscowymi glikokortykosteroidami czy inhibitorami kalcyneuryny mogą również wymagać leczenia ogólnego [7].
POLECAMY
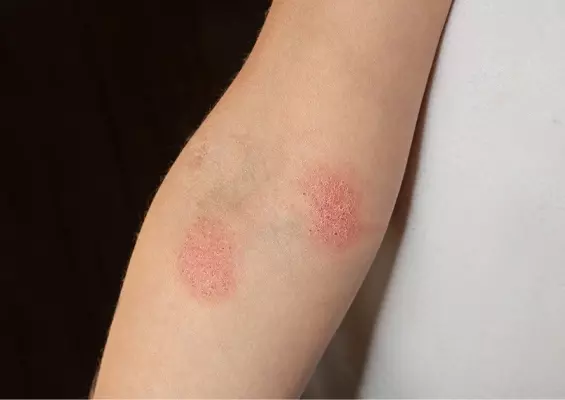
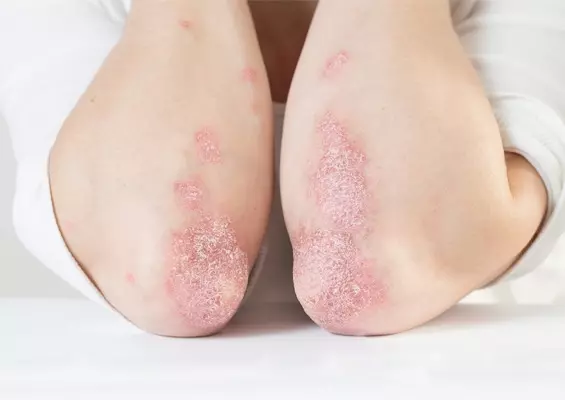
Wybrane grzybice dermatofitowe
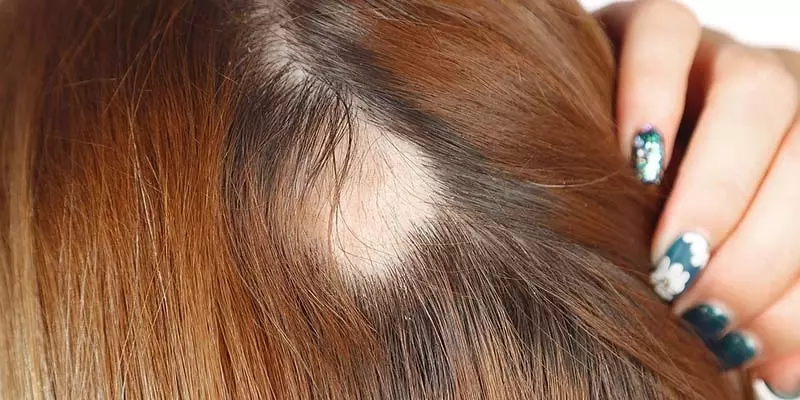
Grzybica skóry owłosionej
Grzybica dermatofitowa owłosionej skóry głowy w Polsce wywoływana jest głównie przez dwa gatunki zoofilnych dermatofitów – Microsporum canis i Trichophyton mentagrophytes var. granulosum oraz rzadziej – antropofilnego dermatofita Trichophyton tonsurans [8]. Grzybicę owłosionej skóry głowy spowodowaną dermatofitami można podzielić na: drobnozarodnikową, strzygącą lub głęboką. Grzybica drobnozarodnikowa wywoływana jest głównie przez Microsporum canis, a nabyć ją można od zwierząt domowych, będących często pupilami dzieci (koty, psy, chomiki czy świnki morskie) [9]. Wspomniany powyżej dermatofit wywołuje zewnątrzwłosowy typ inwazji (ectothrix), dając w efekci...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.