Wstęp
Łuszczyca jest przewlekłą zapalną chorobą skóry o wieloczynnikowej etiopatogenezie, zajmującą skórę, paznokcie i stawy. Szacuje się, że zapadalność na łuszczycę dotyczy 2–3,5% populacji ogólnej. Pierwsze objawy choroby mogą wystąpić w każdym wieku, jednak prawie 30% wszystkich zachorowań występuje w dzieciństwie [1]. Łuszczyca stanowi ok. 4% wszystkich chorób rozpoznawanych do 16. roku życia [2].
Uważa się, że od 1970 r. nastąpił dwukrotny wzrost zachorowania na tę chorobę w populacji dziecięcej, co może być związane ze stresem, infekcjami, zwiększonym wskaźnikiem otyłości oraz uwarunkowaniami genetycznymi [3].
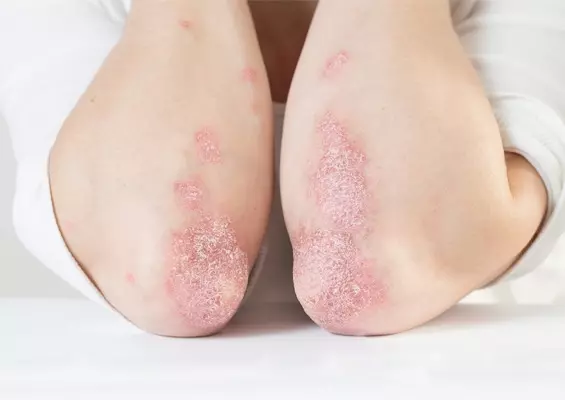
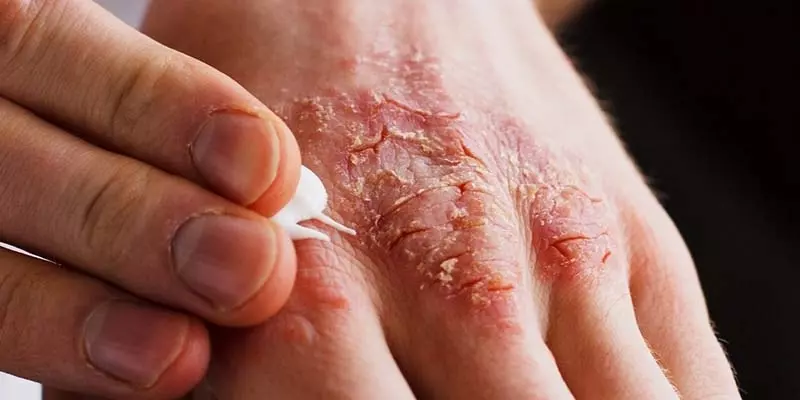
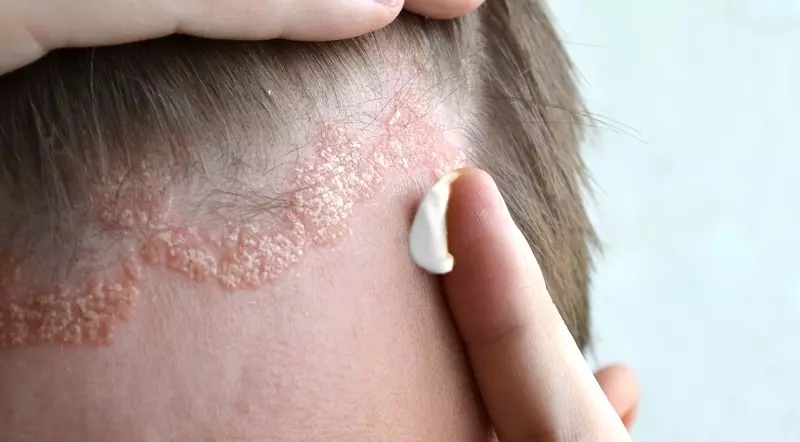
Klasyczne ogniska łuszczycowe to wyraźnie odgraniczone od otoczenia blaszki, pokryte srebrzystymi łuskami. Choroba typowo przebiega z okresami zaostrzeń i remisji. Stopień nasilenia łuszczycy może być różny – od kilku dyskretnych zmian łuszczycowych do ciężkiej postaci erytrodermicznej. Ważnym aspektem zachorowania na łuszczycę w dzieciństwie jest negatywny wpływ choroby na jakość życia pacjentów, a także na prawidłowy rozwój emocjonalny i kształtowanie zachowań społecznych w szkole, a później w pracy [4]. Dodatkowo łuszczyca wieku dziecięcego zwiększa ryzyko zachorowania na liczne choroby metaboliczne, takie jak otyłość, cukrzyca, nadciśnienie tętnicze czy choroba Leśniowskiego-Crohna, a także schorzenia psychiatryczne [5]. Dlatego wczesne rozpoznanie choroby i jej właściwe, skuteczne leczenie jest niezwykle istotne.
POLECAMY
Epidemiologia i czynniki zaostrzające łuszczycę wieku dziecięcego
Łuszczyca jest częstą dermatozą wieku dziecięcego. W Europie zapadalność na łuszczycę w tym okresie waha się w granicach 0,5–2%, wykazując liniowy wzrost od wieku niemowlęcego do okresu dojrzewania [1, 6]. Zapadalność na łuszczycę jest niższa w Stanach Zjednoczonych, Azji i Afryce, wynosząc 0,02–0,1%, co może być związane z wpływem czynników środowiskowych, takich jak klimat, ekspozycja na promieniowanie słoneczne czy przynależność etniczna [7]. Dodatkowo stwierdzono, że występowanie łuszczycy u dzieci jest wyższe u osób rasy czarnej i kaukaskiej [8]. W populacji dziecięcej pierwsze objawy choroby pojawiają się najczęściej między 7.–10. rokiem życia [9]. Wczesny początek choroby może prognozować jej ciężki, oporny na leczenie przebieg. Uważa się, że dane występowania łuszczycy wieku dziecięcego mogą być niedoszacowane, zwłaszcza dotyczące okresu niemowlęcego, gdzie objawy łuszczycy są często mylnie rozpoznawane jako pieluszkowe zapalenie skóry [8].
Różnice w wieku wystąpienia choroby mogą także dotyczyć postaci klinicznej łuszczycy. Dowiedziono, że łuszczyca krostkowa relatywnie często pojawia się w wieku niemowlęcym [9].
Zapadalność na łuszczycę jest większa wśród dziewczynek niż chłopców, odwrotnie niż u osób dorosłych, gdzie choroba częściej dotyczy mężczyzn. Za przyczynę tego faktu uważa się wcześniejsze dojrzewanie płciowe u dziewcząt niż chłopców [7]. U dziewcząt zmiany skórne częściej lokalizują się w obrębie owłosionej skóry głowy, a u chłopców częściej występują zmiany paznokciowe [10]. Łuszczyca w rodzinie występuje u ok. 89% dzieci z łuszczycą [11]. U 30% dzieci dodatni wywiad w kierunku tej dermatozy dotyczy krewnych pierwszego stopnia [12]. Ryzyko wystąpienia łuszczycy wieku dziecięcego szacuje się na 25%, gdy jeden rodzic choruje na łuszczycę i aż 60–70% w przypadku łuszczycy u obojga rodziców. Jeżeli natomiast u dziecka rozwinie się łuszczyca, gdy żadne z rodziców na nią nie choruje, to istnieje
20-procentowa szansa, że rodzeństwo również zapadnie na łuszczycę [13].
Najczęstszym czynnikiem wyzwalającym lub zaostrzającym przebieg łuszczycy u dzieci są infekcje bakteryjne, w tym zakażenia górnych dróg oddechowych. W większości przypadków izolowanym patogenem jest paciorkowiec. Najczęstsze infekcje wirusowe odpowiedzialne za wysiew łuszczycy wieku dziecięcego to opryszczka, ospa wietrzna, półpasiec i grypa [8]. Bardzo ważnym czynnikiem zaostrzającym przebieg łuszczycy u dzieci jest stres. Szacuje się, że odpowiada on za 40–80% zaostrzeń choroby. Do innych czynników wyzwalających łuszczycę zalicza się urazy mechaniczne, szczepienia oraz oparzenia. Leki jako czynniki zaostrzające w populacji pediatrycznej mają niewielkie znaczenie [13]. Barsic-Drusko i wsp. zaobserwowali, że najważniejszym czynnikiem zaostrzającym łuszczycę u dzieci jest stan zapalny, stąd poszukiwanie przewlekłyc...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.