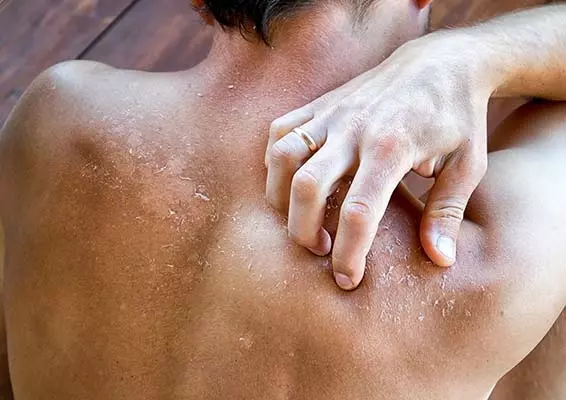
Atopowe zapalenie skóry (AZS) jest chorobą, która może występować u pacjentów w każdej grupie wiekowej. Jak jednak wiadomo, choroba pojawia się najczęściej już w okresie wczesnodziecięcym, ustępując u 40–80% chorych do piątego roku życia. AZS aż u 20% pacjentów utrzymuje się do wieku dorosłego, a u jednego z czterech dorosłych pacjentów choroba może rozwinąć się de novo bez wcześniejszych problemów skórnych w okresie dziecięcym [1, 2, 3].
POLECAMY
Chociaż AZS nie należy do chorób zagrażających życiu, to z powodu widocznych swędzących zmian skórnych może być zaliczone do chorób rujnujących życie pacjenta i jego rodziny. Ma wpływ na zdrowie zarówno fizyczne, jak i psychiczne, utrudniając często funkcjonowanie społeczne, m.in. zdobycie pracy. U ok. 50% chorych na AZS współistnieje astma oskrzelowa lub alergiczny nieżyt nosa.
Leczenie pacjentów z AZS jest postępowaniem zindywidualizowanym, w którym bierze się pod uwagę wiele czynników, w tym: wiek pacjenta, lokalizację zmian chorobowych, nasilenie stanu zapalnego, wcześniejsze leczenie oraz obecność chorób towarzyszących (m.in. infekcji, alergii kontaktowej, alergii pokarmowej, astmy oskrzelowej, chorób psychicznych czy też chorób metabolicznych) [3].
Jak wiadomo, leczenie AZS jest skomplikowane i wymaga dużego doświadczenia klinicznego, bazującego często na współpracy wielospecjalistycznej. Jego podstawę stanowi połączenie codziennej terapii emolientowej z leczeniem przeciwzapalnym. Pacjentom zaleca się unikanie kontaktu z czynnikami alergizującymi i drażniącymi. Jeżeli terapia miejscowa nie przynosi zadowalającej poprawy, do leczenia można dołączyć fototerapię lub rozpocząć leczenie systemowe [3].
Chociaż AZS nie należy do chorób zagrażających życiu, to z powodu widocznych swędzących zmian skórnych może być zaliczone do chorób rujnujących życie pacjenta i jego rodziny. Ma wpływ na zdrowie zarówno fizyczne, jak i psychiczne, utrudniając często funkcjonowanie społeczne, m.in. zdobycie pracy. U ok. 50% chorych na AZS współistnieje astma oskrzelowa lub alergiczny nieżyt nosa.
Terapia podstawowa
Elementami terapii podstawowej AZS są:
- profilaktyka (pierwotna, wtórna, trzeciorzędowa);
- terapia emolientowa;
- postępowanie dietetyczne (dieta eliminacyjna u niektórych chorych).
Profilaktyka
Profilaktyka pierwotna ma na celu zapobieganie rozwojowi choroby i jest stosowana u dzieci z grup ryzyka, ale bez objawów chorobowych. Zaleca się przedłużenie karmienia piersią do czwartego–szóstego miesiąca życia, niepalenie tytoniu w ciąży, ograniczenie ekspozycji na alergeny oraz stosowanie emolientów od pierwszego dnia życia.
Profilaktyka wtórna ma na celu zapobieganie nasileniom choroby i jest stosowana u pacjentów, u których stwierdzono wczesne objawy choroby. Zaleca się stosowanie emolientów, eliminację alergenów, unikanie czynników drażniących oraz stresu. Ważnym elementem jest tu poradnictwo zawodowe.
Profilaktyka trzeciorzędowa ma na celu zmniejszenie nasilenia objawów i częstości nawrotów oraz zapobieganie rozwojowi chorób towarzyszących. Jest stosowana u pacjentów z objawowym AZS. W ramach tej profilaktyki prowadzi się poradnictwo psychologiczne i edukację chorych, tzw. szkoły atopii [3, 4].
Terapia emolientowa
Zwalczanie suchości skóry to jeden z najważniejszych elementów leczenia AZS. Emolienty redukują objawy kliniczne AZS u dzieci i dorosłych, zapobiegając zaostrzeniom i nawrotom wyprysku atopowego. Ponadto podtrzymują stan remisji po leczeniu miejscowymi glikokortykosteroidami i inhibitorami kalcyneuryny. Dodatkowo wykazano, że aplikowanie emolientów od pierwszego dnia życia u dzieci urodzonych w rodzinach z atopią nawet o połowę zmniejsza ryzyko rozwoju AZS [5]. Emolienty należy dobierać indywidualnie w zależności od różnych czynników, m.in. stanu klinicznego oraz nasilenia suchości skóry [6].
Aktualnie zalecane są tzw. emolienty plus, które są wzbogacone w aktywnie działające substancje (np. flawonoidy, saponiny i lizaty bakteryjne z Aquaphilus dolomiae, Vitreoscilla filiformis). Emolienty plus mają dodatkowo działanie przeciwzapalne, przeciwświądowe, rekonstruują barierę naskórkową, wspomagają odporność wrodzoną, hamują wzrost bakterii Staphylococcus aureus i przywracają homeostazę mikrobiomu skóry w AZS.
W sytuacji nasilenia zmian skórnych należy pamiętać, iż emolienty mogą drażnić chorą skórę, dlatego w pierwszej kolejności zastosowanie wówczas powinna mieć miejscowa terapia przeciwzapalna [3, 6].
Dieta eliminacyjna
Ma znaczenie jedynie u tych chorych, u których obiektywnie potwierdzono niekorzystny wpływ nadwrażliwości pokarmowej na przebieg kliniczny AZS [7]. Czas trwania eliminacji szkodliwego pokarmu z diety powinien być ustalany indywidualnie. Eliminacja dotyczy zazwyczaj jednego lub dwóch ważnych odżywczo produktów pokarmowych (najczęściej mleka, jaj, soi, roślin zbożowych, ryb oraz niektórych owoców i warzyw). W przypadku AZS o ciężkim przebiegu, skojarzonego z alergią wielopokarmową, może być konieczna czasowa eliminacja z diety dziecka nawet kilku produktów.
W przypadku niemowlęcia z AZS o średnio ciężkim i ciężkim przebiegu, które jest karmione piersią i u którego pojawianie się zmian skórnych ma związek ze sposobem odżywiania się matki, istnieją wskazania do czasowej eliminacji z jej diety niektórych produktów odżywczych [3]. Najczęściej zaleca się eliminację mleka, jaj, orzechów, niektórych owoców i warzyw. Jeżeli jednak zastosowanie diety eliminacyjnej przez okres dwóch tygodni przez matkę karmiącą nie powoduje poprawy stanu skóry niemowlęcia, należy ją zakończyć [3].
Leczenie zewnętrzne AZS
Miejscowa terapia przeciwzapalna
- Miejscowe glikokortykosteroidy (mGKS)
Miejscowe glikokortykosteroidy (mGKS) stanowią podstawę leczenia AZS od ponad 50 lat. Są powszechnie stosowanymi lekami pierwszego rzutu w terapii AZS. W skojarzeniu z emolientami zapewniają szybki i dobry efekt terapeutyczny. U dzieci leki te powinny być stosowane pod ścisłą kontrolą dermatologiczną. U pacjentów powyżej pierwszego roku życia dopuszczony jest propionian flutykazonu, alklometazon, walerianian betametazonu, a powyżej drugiego roku życia – maślan hydrokortyzonu, aceponian metyloprednizolonu, furoinian mometazonu. Inne mGKS mogą być stosowane u dzieci powyżej szóstego lub 12. roku życia.
Zwalczanie suchości skóry to jeden z najważniejszych elementów leczenia AZS. Emolienty redukują objawy kliniczne AZS u dzieci i dorosłych, zapobiegając zaostrzeniom i nawrotom wyprysku atopowego. Ponadto podtrzymują stan remisji po leczeniu miejscowymi glikokortykosteroidami i inhibitorami kalcyneuryny.
Długotrwałe stosowanie mGKS może powodować liczne działania niepożądane, np. atrofię skóry, rozstępy, teleangiektazje, hipertrychozę, dyspigmentację, zapalenie okołoustne (perioral dermatitis), nadkażenia bakteryjne i/lub grzybicze, zaćmę, jaskrę. Przy stosowaniu mGKS należy pamiętać o tzw. efekcie odstawienia (zaostrzenie zmian skórnych po przerwaniu aplikacji leku) oraz zjawisku tachyfilaksji (stopniowe zmniejszenie efektywności leku w miarę przedłużania się czasu leczenia). Aby uniknąć potencjalnych objawów niepożądanych mGKS, zaleca się stosowanie tzw. terapii przerywanej, polegającej na naprzemiennym stosowaniu mGKS tylko przez dwa–trzy dni w tygodniu w połączeniu z emolientami.
Ważnym problemem jest temat tzw. fobii steroidowej, dotyczący dużej grupy pacjentów, który przyczynia się do nieskuteczności terapii miejscowej. Właściwa edukacja pacjentów ogranicza nieprawidłowości związane z fobią steroidową i poprawia skuteczność leczenia AZS [3].
- Miejscowe inhibitory kalcyneuryny (mIK)
Miejscowe inhibitory kalcyneuryny (mIK) – takrolimus i pimekrolimus – mają działanie przeciwzapalne poprzez hamowanie aktywacji limfocytów T i uwalniania cytokin zapalnych. Pimekrolimus (1-proc. krem) jest zalecany jako leczenie pierwszego wyboru w łagodnym AZS, a jego profil kliniczny sugeruje, że może on być rozważany jako leczenie z wyboru w AZS o łagodnym i średnim nasileniu zarówno u dzieci, jak i u dorosłych. Takrolimus (0,03-proc. i 0,1-proc. maść) jest zalecany w umiarkowanym i ciężkim wyprysku atopowym. Takrolimus działa szybciej i silniej niż pimekrolimus. Poprawa kliniczna jest widoczna już w pierwszym tygodniu leczenia. Preparaty te stosuje się dwa razy dziennie do czasu ustąpienia stanu zapalnego, szczególnie na wrażliwe obszary skóry. Następnie zaleca się włączenie tzw. terapii proaktywnej w schemacie stosowania takrolimusu i pimekrolimusu dwa razy w tygodniu przez dłuższy czas. Terapia proaktywna zmniejszyła występowanie zaostrzeń AZS i wpłynęła znacząco na poprawę jakości życia chorych [3, 6].
Najczęstszymi objawami niepożądanymi stosowania mIK są pieczenie i zaczerwienienie skóry w miejscu aplikacji, trwające ok. 30 min i ustępujące zwykle po kilku dniach stosowania preparatów. W terapii ostrych zmian zapalnych AZS doświadczony klinicysta zaleca wstępne leczenie mGKS, które działają szybciej, i po uzyskaniu poprawy zmienia stosowany preparat na mIK, z dalszą terapią proaktywną [3].
- Mokre opatrunki
Mokre opatrunki są metodą stosowaną w ciężkich nawracających postaciach AZS. Mają działanie chłodzące, przeciwzapalne i przeciwświądowe. Metoda polega na nałożeniu na skórę pacjenta dwóch warstw opatrunków.
Pierwszą, wilgotną warstwę nakłada się bezpośrednio na skórę posmarowaną emolientem lub preparatem GKS w odpowiednim rozcieńczeniu. Następnie na warstwę mokrego opatrunku nakłada się drugą, suchą warstwę.
Terapia trwa od trzech do 14 dni. Przy zastosowaniu rozcieńczonych mGKS powinna być prowadzona w warunkach szpitalnych, pod kontrolą medyczną. Metoda jest dobrze tolerowana przez dzieci i daje bardzo dobry efekt terapeutyczny [3, 8].
- Leczenie przeciwdrobnoustrojowe
Jest stosowane w okresie zaostrzeń AZS. Zastosowanie mają m.in. antybiotyki zewnętrzne stosowane w leczeniu zakażeń wywołanych przez Staphylococcus aureus (np. mupirocyna, kwas fusydowy oraz retapamulina).
Korzystne są kąpiele z dodatkiem podchlorynu sodu, który zmniejsza liczbę bakterii, redukuje świąd i poprawia stan skóry pacjenta. Antybiotyki doustne stosuje się w sytuacji klinicznych objawów zakażenia bakteryjnego. Przy objawach klinicznych sugerujących zakażenie wirusem opryszczki zwykłej zastosowanie ma leczenie przeciwwirusowe acyklowirem. Przy podejrzeniu zakażenia drożdżakami Malassezia sp. wskazane jest włączenie miejscowego leczenia przeciwgrzybiczego [3].
- Fototerapia
W leczeniu AZS zastosowanie ma też fototerapia, zarówno w monoterapii, jak i w połączeniu z leczeniem miejscowym preparatami glikokortykosteroidowymi. Metody fototerapii stosowane w AZS to m.in. wąskozakresowy UVB (narrow band-UVB – NB-UVB, 311 nm), promieniowanie UVA1 (340–400 nm) oraz w wybranych przypadkach PUVA-terapia [3].
Metody leczenia ogólnego
W przypadku atopowego zapalenia skóry (AZS) o ciężkim przebiegu i przy braku poprawy po leczeniu miejscowym zaleca się rozważenie włączenia leków o działaniu ogólnym: cyklosporyny A (CyA) lub dupilumabu, metotreksatu (MTX), azatiopryny (AZA), mykofenolanu mofetylu (MMF) lub glikokortykosteroidów [9].
- Cyklosporyna A (CyA)
Cyklosporyna A (CyA) jest rekomendowana jako lek pierwszego wyboru w ciężkich postaciach przewlekłego AZS u dorosłych. U dzieci i młodzieży w najcięższych sytuacjach klinicznych można rozważyć leczenie CyA, które powinno być prowadzone przez doświadczonego dermatologa. Początkowa dawka CyA wynosi 5 mg/kg m.c./dobę w dwóch dawkach, z redukcją o 0,5–1 mg/kg
m.c./dobę co dwa tygodnie przy obserwowanej poprawie klinicznej. Zaleca się podawanie CyA w cyklach trwających średnio 12 tygodni. Odstawienie leku wiąże się z ryzykiem nawrotu zmian skórnych. Lek można podawać też w terapii ciągłej długoterminowej, czas leczenia nie powinien przekraczać dwóch lat.
Chorzy przyjmujący CyA powinni mieć regularnie badane ciśnienie tętnicze i parametry wydolności nerek. Leczenie wiąże się z możliwymi licznymi działaniami niepożądanymi, m.in. bólami głowy, wystąpieniem drgawek/
/parestezji, zaburzeniami ze strony przewodu pokarmowego, rozwojem infekcji, przerostem dziąseł, nadmiernym owłosieniem, hiperlipidemią oraz zaburzeniami stężenia elektrolitów. Ponadto zwiększone jest ryzyko rozwoju nowotworów skóry i rozrostów limfoproliferacyjnych [9, 10]. Dlatego pacjenci leczeni CyA muszą być regularnie kontrolowani przez lekarza prowadzącego terapię.
- Dupilumab
Dupilumab jest nowoczesnym lekiem zalecanym w terapii AZS. Jest antagonistą podjednostki α receptora dla IL-4/IL-13. Jest to pierwszy na świecie lek biologiczny zarejestrowany do leczenia umiarkowanego oraz ciężkiego AZS, które nie jest kontrolowane przez leczenie miejscowe lub w przypadku którego leczenie to nie jest wskazane. Dupilumab może być zastosowany jako lek drugiego wyboru w ciężkiej postaci AZS po pierwszym niepowodzeniu terapii ogólnej. Lek może być aplikowany w monoterapii lub w połączeniu z miejscowymi glikokortykosteroidami (mGKS).
Dupilumab charakteryzuje się wysokim profilem bezpieczeństwa – najczęściej obserwowanymi objawami niepożądanymi są miejscowe odczyny po podskórnym podaniu leku oraz zapalenie spojówek. Dupilumab podaje się w schemacie 600 mg w dwóch wstrzyknięciach po 300 mg, a następnie 300 mg s.c. co dwa tygodnie [9].
Cyklosporyna A (CyA) jest rekomendowana jako lek pierwszego wyboru w ciężkich postaciach przewlekłego AZS u dorosłych. U dzieci i młodzieży w najcięższych sytuacjach klinicznych można rozważyć leczenie CyA, które powinno być prowadzone przez doświadczonego dermatologa. Początkowa dawka CyA wynosi
5 mg/kg m.c./dobę w dwóch dawkach, z redukcją o 0,5–1 mg/kg
m.c./dobę co dwa tygodnie przy obserwowanej poprawie klinicznej. Zaleca się podawanie CyA w cyklach trwających średnio 12 tygodni.
- Doustne glikokortykosteroidy (GKS)
Doustne glikokortykosteroidy (GKS) są dopuszczone do leczenia zaostrzeń AZS głównie u pacjentów dorosłych, na krótki czas (do ok. tygodnia). Nie należy przekraczać dawki 0,5 mg prednizonu/kg m.c. [9, 10].
MTX, AZA i MMF
Metotreksat, AZA i MMF nie są zarejestrowane do leczenia AZS, ale mogą być zastosowane ze wskazań pozarejestracyjnych (off-label), jeżeli CyA jest nieefektywna lub są przeciwwskazania do jej stosowania [10].
Metotreksat (MTX) jest drugim po CyA lekiem stosowanym w terapii ciężkich postaci AZS. Obecnie zaleca się MTX w leczeniu AZS u dorosłych w dawkach podobnych jak w leczeniu łuszczycy, tj. 10–20 mg tygodniowo lub 7,5–25 mg tygodniowo u osób dorosłych i 0,2–0,7 mg/kg m.c. tygodniowo u dzieci [9, 10, 11]. Leczenie jest zwykle dobrze tolerowane, ale należy pamiętać o możliwości wystąpienia poważnych działań niepożądanych. Działania niepożądane były zgłaszane głównie po zastosowaniu dużych dawek MTX. Wśród częściej występujących działań niepożądanych wymienia się: hepatotoksyczność, supresję szpiku, zwłóknienie płuc oraz niewydolność nerek.
Metotreksat jest teratogenny – kobiety i mężczyźni powinni stosować skuteczną antykoncepcję w trakcie leczenia i przez sześć miesięcy po jego zakończeniu [9, 11]. W trakcie leczenia MTX należy przeprowadzać regularne badania kontrolne z badaniem przedmiotowym pacjenta oraz oznaczeniem morfologii, rozmazu, prób wątrobowych, kreatyniny, mocznika i badaniem moczu. Podczas leczenia konieczne jest stosowanie suplementacji kwasu foliowego oraz antykoncepcji u kobiet i mężczyzn.
Azatiopryna (AZA) może być stosowana off-label w leczeniu ciężkich postaci AZS u dorosłych opornych na inne metody leczenia, tj. jeśli CyA jest nieskuteczna lub przeciwwskazana. Azatiopryna może być również stosowana (off-label) u dzieci. Zaleca się stosowanie AZA w dawce 1–3 mg/kg m.c./dobę. Podczas terapii AZS mogą wystąpić liczne działania niepożądane. Przed rozpoczęciem leczenia powinno się oznaczyć aktywność metylotransferazy tiopurynowej (thiopurine methyltransferase – TPMT), gdyż u osób z wrodzonym niedoborem tego enzymu może dochodzić do zwiększonego ryzyka mielosupresji [10]. Do najczęściej obserwowanych działań niepożądanych należą uszkodzenie szpiku oraz zaburzenia układu immunologicznego. Dodatkowo mogą się pojawić zaburzenia naczyniowe (zapalenie naczyń), zaburzenia żołądkowo-jelitowe (nudności, wymioty) oraz zaburzenia czynności wątroby. Dlatego w trakcie leczenia konieczne jest monitorowanie transaminaz i morfologii krwi [9].
Mykofenolan mofetylu jest rzadziej stosowanym lekiem w leczeniu dorosłych z AZS (off-label) w dawce do 3 g/dobę. Lek może być wykorzystywany w terapii dzieci i młodzieży z AZS. Mykofenolan mofetylu jest teratogenny – mężczyźni i kobiety muszą stosować skuteczną antykoncepcję [10].
- Leki przeciwhistaminowe
Leki przeciwhistaminowe I generacji poprzez swoje działanie ośrodkowe (hamowanie aktywności histaminy w podkorowych ośrodkach ośrodkowego układu nerwowego) działają przeciwświądowo i sedatywnie, co jest korzystne u części pacjentów z AZS, u których występują zaburzenia snu.
Leki przeciwhistaminowe II generacji są przydatne zwłaszcza u chorych z AZS z towarzyszącym zapaleniem spojówek lub alergicznym nieżytem nosa [9, 10].
- SITA
Swoista immunoterapia alergenowa (SITA) jest jedyną metodą przyczynowego leczenia chorych na AZS. Wskazaniem do SITA u chorych na AZS jest niewystarczająca odpowiedź na dotychczasowe metody leczenia pacjenta, u którego potwierdzono uczulenie na alergeny powietrznopochodne zależne od immunoglobuliny E (IgE). SITA w AZS w tej grupie chorych cechuje się dużą skutecznością kliniczną, szczególnie u pacjentów uczulonych na jedną grupę alergenów. Jest metodą bezpieczną, a działania niepożądane występują głównie w fazie indukcji terapii. Najczęściej pojawia się rumień i obrzęk skóry w miejscu podania szczepionki. Reakcje ogólne są rzadsze i mają charakter reakcji ogniskowych odległych od miejsca podania alergenu lub objawów ogólnych. Obserwuje się zaostrzenie nieżytu nosa lub astmy, wystąpienie świądu skóry i pokrzywki [9, 10].
Swoista immunoterapia alergenowa (SITA) jest jedyną metodą przyczynowego leczenia chorych na AZS. Wskazaniem do SITA u chorych na AZS jest niewystarczająca odpowiedź na dotychczasowe metody leczenia pacjenta, u którego potwierdzono uczulenie na alergeny powietrznopochodne zależne od immunoglobuliny E (IgE).
Probiotyki
Probiotyki badano i nadal bada się pod kątem możliwości zastosowania w leczeniu AZS. Uzasadnieniem stosowania probiotyków jest indukowanie przez zawarte w nich bakterie odpowiedzi immunologicznej typu Th1, co powoduje hamowanie produkcji przeciwciał IgE. Niektóre doniesienia wykazują ograniczoną korzyść ze stosowania probiotyków w zapobieganiu i leczeniu AZS. Badania w tym zakresie przyniosły sprzeczne wyniki i wymagają potwierdzenia [9, 12].
Balneoterapia
Można wziąć pod uwagę balneoterapię wodą termalną w leczeniu łagodnej i umiarkowanej postaci AZS. Wyniki badań kohortowych wskazują, że balneoterapia wodą termalną w połączeniu z fototerapią lub bez fototerapii może być skuteczna w leczeniu AZS od łagodnego do umiarkowanego [10].
Podsumowanie
AZS jest chorobą przewlekłą, która wymaga postępowania profilaktycznego w celu przeciwdziałania jej nawrotom i nasileniom, jak również intensywnej terapii miejscowej i ogólnej w sytuacjach nasilenia choroby. Stosując odpowiednie działania profilaktyczne, poprawiające stan bariery naskórkowej, z ograniczaniem potencjalnych alergenów, ognisk utajonego zakażenia oraz stresów, można zmniejszyć ryzyko nawrotów choroby oraz wpłynąć korzystnie na jej przebieg. Leczenie AZS jest trudne, wymagające indywidualnego i wielokierunkowego podejścia do terapii, bazujące na doświadczeniu i wiedzy leczącego klinicysty z uwagi na ograniczenie do minimum wystąpienia ewentualnych działań niepożądanych stosowanych leków oraz zapewnienie skuteczności zaleconej terapii.
Piśmiennictwo:
- Kowalska-Oledzka E., Czarnecka M., Baran A. Epidemiology of atopic dermatitis in Europe. J Drug Assessment 2019; 8: 126–128.
- Silverberg J.I. Adult-onset atopic dermatitis. J Allergy Clin Immunol Pract 2019; 7: 28–33.
- Nowicki R.J., Trzeciak M., Kaczmarski M., Wilkowska A., Czarnecka-Operacz M. et al. Atopowe zapalenie skóry. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego, Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Pediatrycznego oraz Polskiego Towarzystwa Medycyny Rodzinnej. Część I. Profilaktyka, leczenie miejscowe i fototerapia. Dermatology Review/Przegląd Dermatologiczny 2019; 106: 354–371.
- Hamelmann E., Hertz U., Holt P., Host A., Lauener R.P. et al. New visions for basic research and primary prevention of pediatric allergy: an iPAC summary and futures trends. Pediatr Allergy Clin Immunol 2008; 19 (suppl. 19): 4–6.
- Horimukai K., Morita K., Narita M., Kondo M., Kitazawa H., et al. Application of moisturizer to neonates prevents development of atopic dermatitis. J Allergy Clin Immunol 2014; 134: 824–830.
- Wollenberg A., Barbarot S., Bieber T., Christen-Zaech S., Deleuran M. et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part I. J Eur Acad Dermatol Venereol 2018; 32: 657–682.
- Boyce J., Assa’ad A., Burks W., Jones S.M., Sampson H.A. et al. Guidelines for the diagnosis and management of food allergy in the United States. Report of the NIAID-Sponsored Expert Panel. J Allergy Clin Immunol 2010, 126 (6 Suppl), S1–S58].
- Oranje A.P., Devillers A.C., Kunz B., Jones S.L., DeRaeve L., Van Gysel D., et al.: Treatment of patients with atopic dermatitis. Using wet-wrap-dressings with diluted steroids and/or emollients. An export-panel’s opinion and review of the literature. J Eur Acad Dermatol Venereol 2006; 20: 1277–1286.
- Nowicki R.J., Trzeciak M., Kaczmarski M., Wilkowska A., Czarnecka-Operacz M. et al. Atopowe zapalenie skóry. Interdyscyplinarne rekomendacje diagnostyczno-terapeutyczne Polskiego Towarzystwa Dermatologicznego, Polskiego Towarzystwa Alergologicznego, Polskiego Towarzystwa Pediatrycznego oraz Polskiego Towarzystwa Medycyny Rodzinnej. Część II. Leczenie ogólne oraz nowe metody terapeutyczne. Dermatol Rev/Przegl Dermatol 2019; 106: 475–485.
- Wollenberg A., Barbarot S., Bieber T., Christen-Zaech S., Deleuran M. et al. Consensus-based European guidelines for treatment of atopic eczema (atopic dermatitis) in adults and children: part II. J Eur Acad Dermatol Venereol 2018; 32: 850–878.
- El-Khalawany M.A., Hassan H., Shaaban D., Ghonaim N., Eassa B. Methotrexate versus cyclosporine in the treatment of severe atopic dermatitis in children: multicenter experience from Egypt. Eur J Pediatr 2013; 172: 351–356.
- Kim S.O., Ah Y.M., Yu Y.M., Choi K.H., Shin W.G. et al. Effects of probiotics for the treatment of atopic dermatitis: a metaanalysis of randomized controlled trials. Ann Allergy Asthma Immunol 2014; 113: 217–226.