Trądzik – opis, etiologia, podział, różnicowanie
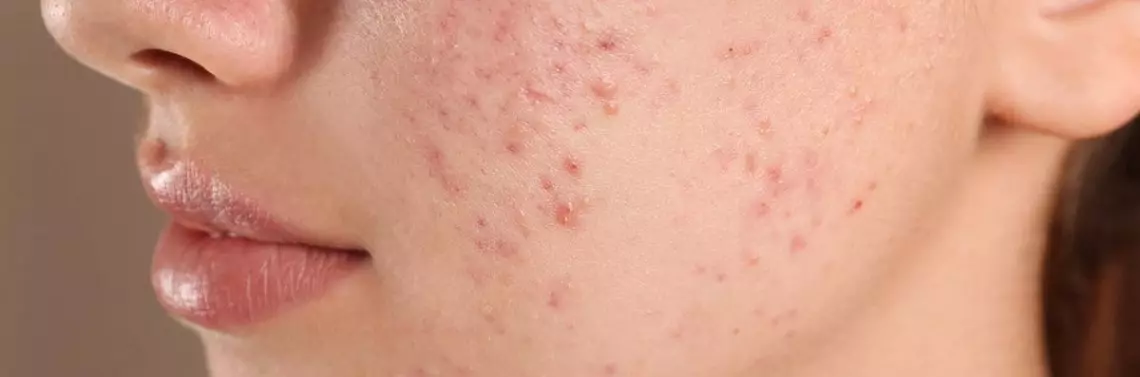
Trądzik pospolity to jedna z najczęściej występujących przewlekłych dermatoz zapalnych. Występuje u 80–100% pacjentów między 11. a 30. rokiem życia [1]. Może dotykać także pacjentów z innych grup wiekowych, w tym noworodki, niemowlaki, dojrzałych dorosłych [2]. Zmiany są zlokalizowane w okolicach łojotokowych, głównie na skórze twarzy (99%), plecach (90%) oraz klatce piersiowej (78%). Wykwitem pierwotnym jest niewidoczny gołym okiem mikrozaskórnik, który stanowi punkt wyjścia dla pozostałych zmian zapalnych [3].
Etiopatogeneza trądziku jest wieloczynnikowa.
Do podstawowych procesów obserwowanych w rozwoju wykwitów należą:
- nadprodukcja oraz zmiany w składzie łoju,
- kolonizacja gruczołów łojowych przez
- Cutibacterium acnes,
- zaburzone rogowacenie ujść jednostek
- włosowo-łojowych,
- nadmiar androgenów oraz nadmierna reakcja receptorów androgenowych na prawidłowe stężenie androgenów.
Dochodzi do gromadzenia się limfocytów i makrofagów w zmianach subklinicznych, produkcji cytokin zapalnych oraz powstania stanu zapalnego widocznego na każdym etapie rozwoju trądziku. Zdj. 1 przedstawia typowy obraz kliniczny pacjenta z trądzikiem.
Na podstawie przewagi poszczególnych wykwitów trądzikowych rozróżnia się następujące postacie trądziku:
- zaskórnikowy,
- grudkowo-krostkowy,
- ropowiczy,
- bliznowcowy.
Do rzadszych postaci należą:
- trądzik z wydrapania,
- trądzik skupiony,
- trądzik piorunujący,
- lity obrzęk twarzy (choroba Morbihana).
Dodatkowo na podstawie raportu Global Alliance to Improve Outcomes in Acne wprowadzono podział na trądzik: łagodny, średnio nasilony i ciężki [4].
Z uwagi na czynniki prowokujące wystąpienie wykwitów wyróżnia się trądzik: zawodowy, tropikalny, mechaniczny, polekowy, kosmetyczny oraz związany z endokrynopatiami.
Na podstawie podręcznika Dermatology można wyróżnić także: trądzik kobiet w okresie popokwitaniowym, trądzik noworodkowy, trądzik niemowlęcy, trądzik dzieci młodszych, trądzik dzieci przed okresem dojrzewania oraz trądzik związany z zespołami chorobowymi uwarunkowanymi genetycznie (np. zespołem Aperta, zespołem skórno-sercowo-szkieletowym typu Borrone’a, chorobą Behçeta) [9].
W diagnostyce różnicowej należy uwzględnić: łojotokowe zapalenie skóry, okołoustne zapalenie skóry, potówki, trądzik kosmetyczny, trądzik odwrócony, trądzik polekowy, trądzik różowaty oraz zapalenie mieszków włosowych [7].
Leczenie trądziku – profilaktyka
Dieta
Wiele badań zostało poświęconych wpływowi diety na rozwój i nasilenie zmian trądzikowych. Najwięcej wiarygodnych doniesień jest związanych ze stosowaniem diety o niskim indeksie glikemicznym w ograniczeniu zmian trądzikowych. Kilka badań wskazuje na nasilenie trądziku u osób spożywających mleko, co może być związane z białkami serwatki i kazeiną oddziałującymi poprzez szlaki insulinotropowe i IGF-1. Wyjaśnia to także, dlaczego inne produkty mleczne, takie jak masło lub ser, nie wykazują takiego samego związku z trądzikiem.
Pewne znaczenie profilaktyczne może mieć suplementacja kwasami omega-3. Natomiast stosowanie probiotyków, diety wegańskiej czy diety ketogennej wymaga dokładniejszych badań [10].

Pielęgnacja
Codzienna pielęgnacja ma podstawowe znaczenie zarówno w kwestii utrzymania dobrostanu skóry, jak i podczas farmakoterapii trądziku pospolitego. Zaczynając od tak podstawowych zaleceń jak to, aby w czasie codziennych aktywności nie dotykać twarzy, regularnie zmieniać bieliznę pościelową, dbać o czystość kosmetyków kolorowych oraz narzędzi do ich aplikacji, kończąc na schematach pielęgnacji.
W kosmetykach do skóry ze skłonnością do zmian trądzikowych zastosowanie znajdują pochodne witaminy A, niacynamid, kwasy: azelainowy, glikolowy i salicylowy.
Prawidłowa pielęgnacja domowa uzupełniona przez zabiegi kosmetyczne (np. oczyszczanie mechaniczne, peelingi chemiczne z zastosowaniem AHA, kwasu salicylowego) pozwala utrzymać dobry stan skóry poprzez usuwanie nadmiaru łoju, zapobieganie nadmiernemu rogowaceniu i ograniczanie powstawania przebarwień pozapalnych [11].
W trakcie leczenia trądziku zarówno preparatami miejscowymi, jak i preparatami ogólnoustrojowymi skóra staje się wrażliwsza. W codziennej pielęgnacji stosuje się delikatne środki myjące, najczęściej rezygnuje się z silnie działających substancji czynnych w kosmetykach oraz kładzie nacisk na nawilżenie. Pielęgnacja skóry stanowi także ważny element terapii podtrzymującej efekty leczenia farmakologicznego.
Niacynamid zmniejsza wydzielanie łoju, ma właściwości bakteriostatyczne oraz przeciwzapalne. Hamuje indukowaną przez C. acnes produkcję IL-8 w keratynocytach oraz zmniejsza chemotaksję leukocytów [3]. Dodatkowo wykazuje działanie rozjaśniające, hamując transfer melanosomów z melanocytów do keratynocytów [3]. Nie jest dostępna ocena ryzyka dla stosowania w ciąży [5].
Alfa-hydroksykwasy są wykorzystywane w niskich stężeniach w produktach kosmetycznych, w wyższych jako peelingi chemiczne dostępne w salonach kosmetycznych. Należą do nich m.in. kwas glikolowy, kwas mlekowy i glukonolakton. Działają złuszczająco na warstwę rogową naskórka, stymulują jego proliferację, co skutkuje poprawą grubości skóry. Nie został dla nich określony profil bezpieczeństwa dla stosowania w ciąży [5].
Kwas salicylowy jest przydatny w leczeniu trądziku pospolitego ze względu na jego działanie keratolityczne i komedolityczne. Ma również właściwości przeciwzapalne, wpływając na kaskadę kwasu arachidonowego. Kwas salicylowy należy do kategorii C leków do stosowania w ciąży [4, 5].
| Łojotokowe zapalenie skóry | tłuste łuski, wykwity rumieniowo-złuszczające na owłosionej skórze głowy, brwiach, w fałdach nosowo-wargowych, w okolicy małżowin usznych, mostka, w okolicy międzyłopatkowej, w dołach pachowych i zgięciach stawowych |
| Okołoustne zapalenie skóry | wykwity rumieniowo-grudkowe, rzadziej krostkowe, zlokalizowane na skórze wokół ust z zaoszczędzeniem skóry w okolicy bezpośrednio przylegającej do czerwieni wargowej |
| Potówki | grudki, krostki i pęcherzyki na rumieniowym podłożu, niezwiązane z mieszkami włosowymi, powstają w wyniku przegrzania, nadmiernego pocenia się |
| Rzekome ropne zapalenie mieszków włosowych brody |
krostki w okolicach porośniętych krótkimi i kręconymi włosami, spowodowane częstym goleniem |
| Trądzik kosmetyczny | spowodowany stosowaniem kosmetyków i produktów do włosów o gęstej konsystencji, na bazie olejów, które zatykają ujścia gruczołów łojowych i potowych |
| Trądzik odwrócony | bolesne, głęboko umiejscowione ropnie, guzki z tendencją do tworzenia przetok i bliznowacenia, zlokalizowane w dołach pachowych, okolicy podpiersiowej oraz anogenitalnej |
| Trądzik polekowy | monomorficzne wykwity grudkowo-krostkowe zlokalizowane głównie na tułowiu i kończynach górnych, w wywiadzie stosowanie leków (glikokortykosteroidy, lit, cyklosporyna, psoraleny, fenytoina, izoniazyd, androgeny, witamina B12) |
| Trądzik różowaty | rumień i teleangiektazje, brak zaskórników |
| Zapalenie mieszków włosowych | monomorficzne wykwity krostkowe, często przebite włosem i otoczone rumieniową obwódką, zmienna lokalizacja, brak zaskórników |
Leczenie miejscowe
Leczenie miejscowe jest podstawowym postępowaniem w terapii trądziku. Szeroki wachlarz dostępnych preparatów daje możliwość ograniczenia najistotniejszych czynników wpływających na rozwój zmian trądzikowych. Wybór terapii może zależeć od wieku pacjenta, miejsca zajęcia, rozległości i ciężkości choroby oraz preferencji pacjenta. Leki stosuje się na całą powierzchnię zajętej chorobowo skóry, działając w ten sposób na prekursor zmian trądzikowych, jakim jest mikrozaskórnik [11].
Skuteczna terapia wymaga dobrej współpracy na linii lekarz–pacjent. Kluczowe jest wyjaśnienie, jak będzie przebiegał proces leczenia, przygotowanie na możliwość zaostrzenia zmian skórnych w pierwszym etapie leczenia oraz przedstawienie mogących wystąpić działań niepożądanych. Leki powinny być aplikowane systematycznie na czystą, suchą skórę (15 min po umyciu), w odpowiedniej ilości [3].
Retinoidy miejscowe
Leki z tej grupy są syntetycznymi pochodnymi witaminy A.
Poprzez oddziaływanie na podstawowe czynniki biorące udział w patogenezie stanowią jedną z głównych składowych wszystkich miejscowych schematów leczenia trądziku pospolitego. Znajdują zastosowanie w monoterapii, terapii skojarzonej i podtrzymującej, są również składnikami preparatów złożonych. Retinoidy promują różnicowanie keratynocytów, regulują proliferację naskórka i jego złuszczanie [8]. Miejscowe retinoidy blokują krytyczne szlaki zapalne wyzwalane w trądziku, takie jak migracja leukocytów, aktywacja TLR i szlaku AP-1 [3].
Ze względu na stosowanie zewnętrzne w mniejszym stopniu oddziałują na czynność samych gruczołów łojowych [3]. Dodatkowo pobudzają angiogenezę i syntezę kolagenu. Głównymi wskazaniami do ich stosowania są trądzik zaskórnikowy i trądzik zaskórnikowo-grudkowy.
Pochodne witaminy A można podzielić na cztery generacje:
- pierwsza generacja – m.in. tretynoina, izotretynoina, retinol,
- druga generacja – etretynat, acytretyna,
- trzecia generacja – m.in. adapalen, tazaroten,
- czwarta generacja – trifaroten,
z których w leczeniu miejscowym zastosowanie znalazły związki z pierwszej, trzeciej i czwartej grupy. Poszczególne pochodne różnią się powinowactwem do wybranych receptorów retinoidowych RAR i RXR. Tretynoina oddziałuje poprzez receptory RARα, RARβ i RARγ; tazaroten i adapalen głównie z RARβ i RARγ; trifaroten z receptorami RARγ, co powoduje różnice w ich aktywności, tolerancji i skuteczności.
Trifaroten to nowy retinoid zatwierdzony w 2019 r. przez amerykańską Agencję ds. Żywności i Leków (ang. Food and Drug Administration – FDA) do leczenia trądziku. Wykazano, że jego podawanie miejscowe jest bezpieczne, dobrze tolerowane i skuteczne w zmniejszaniu zarówno zmian niezapalnych, jak i zmian zapalnych w trądziku twarzy i tułowia. Selektywność wobec RARγ, który maksymalną ekspresję wykazuje w skórze, jest kluczową cechą trifarotenu. Umożliwia ona działanie na keratynocyty jako główny cel i zmniejsza ogólnoustrojowe działania niepożądane [12].
Do głównych działań niepożądanych tych związków należą: rumień, złuszczanie, suchość, pieczenie, świąd oraz nadwrażliwość na promieniowanie słoneczne. Do znacznie rzadszych działań niepożądanych należą hipo- i hiperpigmentacja, ektropion. Aby je ograniczyć, można rozpocząć od aplikacji leku co drugi–trzeci dzień i w miarę nabywania tolerancji przejść do codziennego stosowania [3].
Ze względu na ryzyko nadwrażliwości na światło słoneczne retinoidy miejscowe aplikuje się wieczorem oraz stosuje skuteczną fotoprotekcję.
Stosowanie pochodnych witaminy A w ciąży nie jest zalecane. Tretynoina i adapalen ze względu na bardziej lipofilny charakter i niskie wchłanianie systemowe należą do kategorii C według FDA, izotretynoina oraz tazaroten należą do kategorii X, natomiast dla trifarotenu kategoria nie została przydzielona [13]. Wymogi dotyczące stosowania antykoncepcji nie zostały sprecyzowane i ze względu na możliwe negatywne działania na ciążę i rozwój płodu pacjentki w okresie rozrodczym powinny być poinformowane o zagrożeniach [13].
Retinoidy poprawiają penetrację innych leków. W preparatach łączonych występują z nadtlenkiem benzoilu i antybiotykami miejscowymi. Takie zestawienie z powodzeniem znajduje zastosowanie w trądzikach, w których zaskórnikom i grudkom towarzyszą zmiany zapalne.
Nadtlenek benzoilu
Nadtlenek benzoilu jest związkiem utleniającym, działanie przeciwbakteryjne jest uzyskiwane przez generowanie wolnych rodników utleniających białka bakteryjne. Działa głównie na bakterie C. acnes i Staphylococcus epidermidis. Dodatkowo wykazuje działanie kerato- i komedolityczne.
Jest z powodzeniem stosowany zarówno w monoterapii, jak i w leczeniu skojarzonym. W połączeniu z retinoidami uzyskuje się komponentę przeciwbakteryjną i przeciwzapalną. W terapii z antybiotykiem jest bezcennym produktem zapobiegającym wytwarzaniu przez bakterie antybiotykooporności [7].
Ma silne właściwości drażniące, więc konieczne może być zastosowanie go we wzrastających stężeniach. Należy mieć na uwadze możliwość odbarwienia odzieży i pościeli. Ma kategorię C leków do stosowania w ciąży [14].
Kwas azelainowy
Kwas azelainowy wykazuje łagodne działanie komedolityczne, keratolityczne, przeciwzapalne i przeciwbakteryjne. Mechanizm działania kwasu azelainowego w leczeniu trądziku może być związany z jego hamującym wpływem na mitochondrialną oksydoreduktazę i syntezę DNA. Jego właściwości hipopigmentacyjne są wykorzystywane do redukcji przebarwień pozapalnych.
Stosowany jest samodzielnie lub w skojarzeniu z innymi lekami. Jest zwykle dobrze tolerowany, może jednak powodować podrażnienia lub nadmierną suchość. Z powodzeniem jest stosowany w terapii podtrzymującej. Jest lekiem kategorii B i może być stosowany w ciąży [14, 15].
Antybiotyki miejscowe
W leczeniu miejscowym są wykorzystywane klindamycyna oraz erytromycyna i jej pochodne, inne antybiotyki nie są zalecane w terapii miejscowej trądziku. Stosowane miejscowo klindamycyna i erytromycyna zmniejszają ilość C. acnes w gruczole łojowym poprzez hamowanie syntezy białek bakteryjnych, tym samym hamują rozwój zmian zapalnych.
Antybiotyki miejscowe są wskazane w postaci zaskórnikowo-grudkowo-krostkowej, bez cyst i przetok. Leczenie nie powinno trwać dłużej niż 12 tygodni. Podczas stosowania antybiotyków miejscowych kluczowa jest systematyczność pacjenta w zakresie kontynuacji leczenia. Ma to znaczenie w kontekście nabywania antybiotykooporności przez C. acnes. Aby ją ograniczyć, antybiotyków nie stosuje się w monoterapii, a leczenie najczęściej uzupełnia się o nadtlenek benzoilu. Leki są bardzo dobrze tolerowane przez pacjentów, a działania niepożądane takie jak zaczerwienienie, świąd, pieczenie występują w niewielkim odsetku. Mogą być stosowane w ciąży (kategoria B według FDA) [3, 14].
Miejscowe leczenie skojarzone
Stosuje się trzy formy leczenia skojarzonego: kurację naprzemienną, stosowanie leków w różnych porach dnia i preparaty łączone. Do niewątpliwych zalet terapii należą:
- zwiększenie skuteczności poprzez działanie na różne czynniki w złożonym patomechanizmie trądziku,
- skrócenie czasu kuracji i ograniczenie działań niepożądanych,
- wyższy komfort pacjenta przy stosowaniu preparatów łączonych.
Jak już wspomniano, retinoidy przez działanie keratolityczne zwiększają penetrację innych leków. Połączenie z nadtlenkiem benzoilu umożliwia działanie na zmiany zarówno zapalne, jak i niezapalne. Długotrwałe leczenie antybiotykami miejscowymi ze względu na ryzyko antybiotykooporności powinno być przerywane pięcio–siedmiodniową kuracją nadtlenkiem benzoilu lub powinien on być wprowadzony w formie preparatu łączonego [3].
Leczenie podtrzymujące
Po zakończeniu leczenia aktywnych zmian trądzikowych w celu utrzymania remisji zaleca się kontynuację leczenia miejscowego, które może trwać wiele miesięcy. Najczęściej w tym celu stosuje się retinoid ze względu na jego szeroki zakres działania [3]. W leczeniu podtrzymującym wykorzystywany jest również kwas azelainowy, szczególnie gdy zachodzi potrzeba wyrównania kolorytu skóry.
PDT
Alternatywnym leczeniem jest terapia fotodynamiczna (PDT), w której w roli fotouczulacza występuje kwas 5-aminolewulinowy. Najczęściej używanym źródłem światła jest światło czerwone, rzadziej niebieskie. Na leczenie odpowiadają zarówno zmiany zapalne, jak i zmiany niezapalne, jednak w zakresie tych pierwszych widoczna jest lepsza odpowiedź [16].
Leczenie ogólne
W umiarkowanych oraz ciężkich postaciach trądziku mają zastosowanie leki ogólne, takie jak retinoidy (izotretynoina), antybiotyki oraz leki hormonalne. Leczenie ogólne można stosować również w przypadku braku poprawy po leczeniu miejscowym, ustępowaniu zmian z pozostawieniem blizn, bliznowców czy przebarwień oraz u pacjentów z obniżoną jakością życia.
Izotretynoina
Izotretynoina to pochodna witaminy A. Jako jedyny lek doustny zmniejsza nasilenie przebarwień pozapalnych oraz bliznowacenie poprzez stymulację angiogenezy oraz syntezy kolagenu. Wpływa na różnicowanie sebocytów i keratynocytów. Działa przeciwłojotokowo, komedolitycznie, przeciwzaskórnikowo oraz przeciwzapalnie. Jest wskazana u pacjentów z ciężkimi formami trądziku, takimi jak trądzik guzkowy i trądzik skupiony, czy z dużym ryzykiem bliznowacenia, gdy standardowa antybiotykoterapia systemowa oraz leczenie miejscowe są nieskuteczne.
Według rekomendacji EMA dawka początkowa izotretynoiny powinna wynosić 0,5 mg/kg m.c. na dobę. Po mniej więcej czterech tygodniach należy ją zmodyfikować w zależności od uzyskanej odpowiedzi na leczenie oraz wystąpienia ewentualnych działań niepożądanych. Zaleca się osiągnięcie dawki kumulacyjnej wynoszącej 120–150 mg/kg m.c. Czas trwania leczenia powinien obejmować okres umożliwiający osiągnięcie co najmniej 90% redukcji zmian trądzikowych wraz z dwumiesięcznym leczeniem konsolidującym [3]. Po dwóch–czterech tygodniach rekomenduje się włączenie terapii podtrzymującej polegającej na stosowaniu miejscowego retinoidu przez okres od sześciu miesięcy do kilku lat. Takie postępowanie prowadzi do zmniejszenia ryzyka nawrotu oraz do stopniowej redukcji blizn.
Izotretynoinę powinno się stosować o stałej porze dnia z posiłkiem zawierającym tłuszcze celem zwiększenia absorpcji leku [5].
Do najczęściej spotykanych działań niepożądanych należą: suchość skóry i błon śluzowych, zapalenie czerwieni wargowej, suchość i zapalenie błon śluzowych nosa, krwawienia z nosa, zapalenie powiek i spojówek oraz rumień twarzy. Pacjenci zgłaszają bóle w klatce piersiowej, bóle pleców, mięśni i stawów, uczucie ciągłego zmęczenia, bóle głowy, nasiloną utratę włosów, nadwrażliwość na promieniowanie słoneczne oraz zaburzenia widzenia [6]. Rzadkim potencjalnym powikłaniem jest zespół rzekomego guza mózgu, który może powstać na skutek jednoczesnego przyjmowania izotretynoiny oraz tetracyklin.
Ze względu na teratogenność izotretynoina jest bezwzględnie przeciwwskazana w ciąży. Lek włącza się po uzyskaniu pełnej świadomej zgody na leczenie. Należy stosować skuteczną antykoncepcję miesiąc przed włączeniem leczenia oraz miesiąc po zakończonej terapii. Bezpośrednio przed rozpoczęciem leczenia oraz co 30 dni konieczne jest wykonanie kontrolnych badań laboratoryjnych, takich jak morfologia krwi, aminotransferazy oraz lipidogram.
Wskazania do zastosowania izotretynoiny doustnej [3]
|
Działania niepożądane spowodowane stosowaniem izotretynoiny doustnej [3]
1. Skórno-śluzówkowe:
- suchość skóry i błon śluzowych,
- zapalenie czerwieni wargowej,
- trądzik piorunujący,
- ro-dermatitis,
- nadwrażliwość na światło,
- zespół suchego oka, zapalenie powiek, spojówek i rogówki, owrzodzenia rogówki, fotofobia,
- złuszczanie dłoni i podeszew stóp,
- nadmierna urażalność skóry,
- łysienie telogenowe,
- łamliwość paznokci, onycholiza, zanokcica,
- zakażenia skóry i błon śluzowych wywołane przez bakterie Gram-dodatnie,
- rumień wielopostaciowy, toksyczna nekroliza naskórka, zespół Stevensa–Johnsona.
2. Układowe:
- bóle głowy,
- bóle mięśni i stawów,
- zaburzenia żołądkowo-jelitowe,
- osłabienie widzenia nocnego,
- depresja, myśli samobójcze, lęk, skłonność do agresji,
- toksyczne zapalenie wątroby,
- pseudotumor cerebri,
- zapalenie trzustki,
- kłębuszkowe zapalenie nerek,
- reakcje alergiczne, wstrząs anafilaktyczny,
- zapalenie naczyń,
- pogorszenie słuchu.
3. Laboratoryjne:
- zwiększone stężenie parametrów wątrobowych,
- hiperlipidemia,
- wzrost stężenia CPK,
- trombocytopenia, trombocytoza, anemia, neutropenia.
4. Pozostałe:
- osteoporoza,
- przedwczesne zarastanie chrząstek nasadowych, przerost kości, zwapnienia w ścięgnach i więzadłach.
5. Ciąża:
- teratogenność.
Antybiotyki doustne
W trądziku średnio nasilonym oraz ciężkim zastosowanie mają antybiotyki doustne, które działają przeciwbakteryjnie oraz przeciwzapalnie.
Antybiotykami pierwszego rzutu są limecyklina oraz doksycyklina należące do grupy tetracyklin. Limecyklinę stosuje się w dawce 600 mg na dobę w dwóch dawkach podzielonych przez dwa miesiące, następnie w dawce 300 mg na dobę w jednej lub dwóch dawkach podzielonych przez okres do czterech miesięcy. Limecyklina cechuje się najmniejszym działaniem fototoksycznym spośród wszystkich tetracyklin. Doksycyklinę stosuje się w dawce 100–200 mg na dobę przez 12 tygodni.
Do najczęstszych działań niepożądanych związanych ze stosowaniem tetracyklin należą zaburzenia żołądkowo-jelitowe, nadwrażliwość na światło oraz drożdżyca pochwy. Tetracykliny mogą nasilać objawy miastenii, działać hepatotoksycznie oraz nefrotoksycznie w przypadku stosowania preparatów przeterminowanych. Do innych działań niepożądanych należą: niedokrwistość aplastyczna, eozynofilia, zaburzenia krzepnięcia, patologiczne złamania kości, brunatnoszare zabarwienie zębów, próchnica oraz rzekomobłoniaste zapalenie jelit [1, 3]. Przeciwwskazane jest łączne stosowanie tetracyklin z izotretynoiną ze względu na ryzyko rozwoju pseudotumor cerebri. Należy pamiętać o możliwej zmniejszonej skuteczności doustnych leków antykoncepcyjnych oraz o przyjmowaniu leku godzinę przed posiłkiem lub dwie godziny po posiłku zawierającym produkty chelatujące [3].
U dzieci poniżej 12. roku życia oraz u kobiet ciężarnych i karmiących piersią włączenie do leczenia tetracyklin jest przeciwwskazane. W tej grupie pacjentów oraz w przypadku nietolerancji tetracyklin należy zastosować makrolidy. Lekiem z wyboru jest azytromycyna stosowana w dawce 500 mg na dobę przez trzy kolejne dni, następnie 500 mg raz w tygodniu przez sześć–osiem tygodni. Do najczęstszych działań niepożądanych należą zaburzenia żołądkowo-jelitowe, bóle głowy, nadwrażliwość na światło, przemijające zwiększenie aktywności aminotransferaz oraz reakcje alergiczne takie jak świąd i wysypka.
Antybiotyki ogólne nie powinny być stosowane w monoterapii oraz jednocześnie z antybiotykami stosowanymi miejscowo ze względu na rosnącą lekooporność. Podkreśla się konieczność dołączenia leków zewnętrznych takich jak retinoidy i/lub BPO, co zwiększa skuteczność i szybkość terapii oraz zapobiega powstawaniu oporności bakterii [7]. Po zakończeniu antybiotykoterapii systemowej zaleca się stosowanie miejscowych retinoidów lub kwasu azelainowego celem zapobiegania nawrotom.
Leczenie hormonalne
Leczenie hormonalne zaleca się u kobiet po 20. roku życia z trądzikiem średnio nasilonym, nasilonym łojotokiem lub cechami androgenizacji. Powoduje ono zmniejszenie produkcji łoju przez jajniki i nadnercza oraz hamuje aktywność jądrowych receptorów androgenowych sebocytów i keratynocytów.
Do najczęściej stosowanych leków hormonalnych należą dwuskładnikowe doustne środki antykoncepcyjne, octan cyproteronu oraz spironolakton [2]. Dwuskładnikowa doustna antykoncepcja hormonalna zawiera estrogeny (najczęściej etynyloestradiol) oraz składnik progestagenowy (norgestymat, octan noretyndronu, drospirenon). Estrogeny hamują produkcję łoju, natomiast składnik progestagenowy zmniejsza ryzyko wystąpienia działań niepożądanych estrogenów, takich jak incydenty zatorowo-zakrzepowe, rak piersi lub rak endometrium. Zgodnie z metaanalizą Cochrane antykoncepcja hormonalna przyczynia się do redukcji nasilenia zmian niezapalnych i zapalnych oraz do poprawy samooceny w stosunku do grupy placebo. Badanie wykazało niewielką różnicę skuteczności między różnymi rodzajami przetestowanych środków antykoncepcyjnych [8].
Octan cyproteronu to syntetyczna pochodna 17-hydroksyprogesteronu o aktywności przeciwandrogenowej, antygonadotropowej oraz gestagennej. Znalazł zastosowanie w leczeniu trądziku, hirsutyzmu oraz łysienia typu męskiego. Może być stosowany w monoterapii lub w połączeniu z etynyloestradiolem [3].
Spironolakton ma działanie antyandrogenne oraz antymineralokortykoidowe. W Polsce stosuje się go off-label w terapii trądziku. Jest przeciwwskazany w ciąży ze względu na ryzyko wystąpienia spodziectwa oraz feminizacji męskich płodów. Do najczęstszych działań niepożądanych należą zależne od dawki nadmierne owłosienie, pogrubienie głosu, nieregularność cykli miesiączkowych, tkliwość piersi, ból głowy, hiperkaliemia, a u mężczyzn ginekomastia i obniżone libido.
Przeciwwskazania do stosowania doustnych środków antykoncepcyjnych w leczeniu trądziku [2, 3]
|
Działania niepożądane związane ze stosowaniem doustnych środków antykoncepcyjnych [2]
Częste:
- dolegliwości żołądkowo-jelitowe,
- nieregularne krwawienia,
- tkliwość piersi,
- ból głowy,
- przyrost masy ciała.
Rzadsze:
- nadkrzepliwość,
- zwiększone ryzyko chorób sercowo-naczyniowych,
- zwiększone ryzyko raka piersi i endometrium,
- zaburzenia widzenia,
- zaburzenia słuchu,
- zaburzenia zakrzepowo-zatorowe,
- nadciśnienie tętnicze, niedociśnienie,
- nowotwory wątroby.
Wybierz bezpieczny i polecany przez urodową społeczność portalu Wizaż krem na trądzik w serwisie KWC.
Piśmiennictwo
- Bergler-Czop B. Trądzik pospolity – nowe spojrzenie na etiologię schorzenia, najnowsze strategie postępowania. Dermatologia po Dyplomie 2013; 4 (6): 39–49.
- Layton A., Thiboutot D., Bettiolo V. Trądzik – kompendium. DK Media. Warszawa 2018.
- Szepietowski J., Kapińska-Mrowiecka M., Kaszuba A. et al. Trądzik zwyczajny: patogeneza i leczenie. Konsensus Polskiego Towarzystwa Dermatologicznego. Przegl Dermatol 2012; 99: 649–673.
- Gollnick H., Cunliffe W., Berson D. et al. Management of acne: a report from a Global Alliance to Improve Outcomes in Acne. J Am Acad Dermatol 2003; 49: 1–37.
- Colburn W.A., Gibson D.M., Wiens R.E. et al. Food increases the bioavailability of isotretinoin. J Clin Pharmacol 1983; 23: 534–539.
- Kaszuba A., Kaszuba A. Izotretynoina w leczeniu acne vulgaris, czyli co każdy dermatolog wiedzieć powinien. Wydawnictwo Czelej. Lublin 2017.
- Ogé L., Broussard A., Masrhall D. Acne vulgaris: diagnosis and treatment. American Family Physician 2019; 100 (8): 475–484.
- Arowojolu A.O., Gallo M.F., Lopez L.M. et al. Combined oral contraceptives for the treat- ment of acne. Cochrane Database Syst Rev 2009; 8: CD004425.
- Bolognia J., Schaffer J., Cerroni L. (red.). Dermatology: 2-Volume Set. 4th Edition. Elsevier. London 2018.
- Baldwin H., Tan J. Effects of diet on acne and its response to treatment. American Journal of Clinical Dermatology 2021; 22 (1): 55–65.
- Araviiskaia E., Dréno B. The role of topical dermocosmetics in acne vulgaris. J Eur Acad Dermatol Venereol 2016; 30: 926–935.
- Cosio T., Di Prete M., Gaziano R. et al. Trifarotene: a current review and perspectives in dermatology. Biomedicines 2021 Feb 26; 9 (3): 237.
- Bergler-Czop Beata. Trądzik pospolity – najnowsze metody leczenia. Dermatol Dypl. 2017; 8 (2): 20–32.
- Chien A.L., Qi J., Rainer B. et al. Treatment of acne in pregnancy. The Journal of the American Board of Family Medicine 2016 March; 29 (2): 254–262.
- Boen M., Brownell J., Patel P. et al. The role of photodynamic therapy in acne: an evidence-based review. Am J Clin Dermatol 2017; 18: 311–321.
- Liu H., Yu H., Xia J. et al. Topical azelaic acid, salicylic acid, nicotinamide, sulphur, zinc and fruit acid (alpha‐hydroxy acid) for acne. Cochrane Database of Systematic Reviews 2020 May; 2020 (5): CD011368.
- Titus S., Hodge J. Diagnosis and treatment of acne. Am Fam Physician 2012; 86 (8): 735–740.