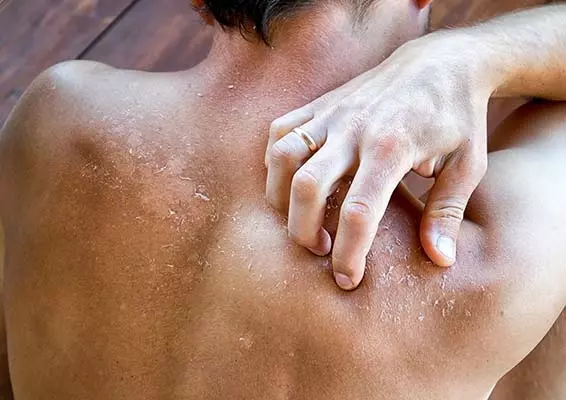
Łuszczyca to przewlekła choroba zapalna obejmująca skórę i/lub stawy [1]. Zmiany występujące na skórze mogą poprzedzać zapalenie stawów. Nawet 84% pacjentów z łuszczycą stawową chorowało wcześniej na łuszczycę obejmującą tylko skórę. Ponadto u 30% pacjentów z początkowo izolowanymi zmianami skórnymi może się rozwinąć zapalenie stawów [2]. Na całym świecie jest 125 000 000 pacjentów chorujących na łuszczycę [3]. W krajach zachodnich chorobę tę obserwuje się u 2–4% społeczeństwa, natomiast wśród Polaków częstość jej występowania to 1–3% [4, 5]. Zauważono również częstsze występowanie schorzenia wśród osób rasy kaukaskiej oraz na wyższych szerokościach geograficznych [6].
POLECAMY
Etiologia
Dokładna etiologia choroby nie jest poznana, aczkolwiek udowodniono wpływ czynników autoimmunologicznych na rozwój łuszczycy, czego potwierdzeniem jest m.in. dwa razy częstsze występowanie innych chorób autoimmunologicznych, takich jak bielactwo, cukrzyca, choroby autoimmunologiczne tarczycy czy reumatoidalne zapalenie stawów wśród pacjentów z łuszczycą [7]. Oczywiste znaczenie mają również czynniki genetyczne wpływające na rodzinne występowanie choroby. Dziedziczne zaburzenia funkcji immunologicznej organizmu, manifestujące się zaburzeniami działania limfocytów T i wydzielanych przez nie cytokin, mogą być podłożem do rozwoju łuszczycy [8]. W patogenezie choroby wspomina się także o wpływie zaburzeń endokrynologicznych oraz czynników psychicznych i emocjonalnych na rozwój łuszczycy [9].
Czynnikami mogącymi wywołać zarówno pierwszy epizod choroby, jak i jej nasilenie skutkujące wysiewem zmian są sytuacje, w których działanie układu immunologicznego jest dodatkowo zaburzone. Do takich sytuacji możemy zaliczyć m.in. infekcje, zwłaszcza zakażenie paciorkowcowe górnych dróg oddechowych, infekcje wirusowe, choroby pasożytnicze, próchnicę zębów, stany zapalne migdałków oraz stres. Wśród infekcji wirusowych na szczególną uwagę w obecnych czasach zasługuje infekcja COVID-19, w przebiegu której często obserwowano zarówno nasilenie choroby, jak i jej pierwszy epizod [10].
Łuszczyca może być wywołana lub jej przebieg może ulec zaostrzeniu także poprzez stosowanie leków takich jak β-adrenolityki, sole litu, leki antyarytmiczne, leki przeciwmalaryczne, niesteroidowe leki przeciwzapalne i tetracykliny [11]. Czynniki środowiskowe, takie jak niezdrowa dieta, niska aktywność fizyczna oraz palenie papierosów, również wpływają negatywnie na przebieg choroby. Ponadto wykazano pozytywną zależność między paleniem papierosów a zaostrzeniem choroby [12].
Objawy
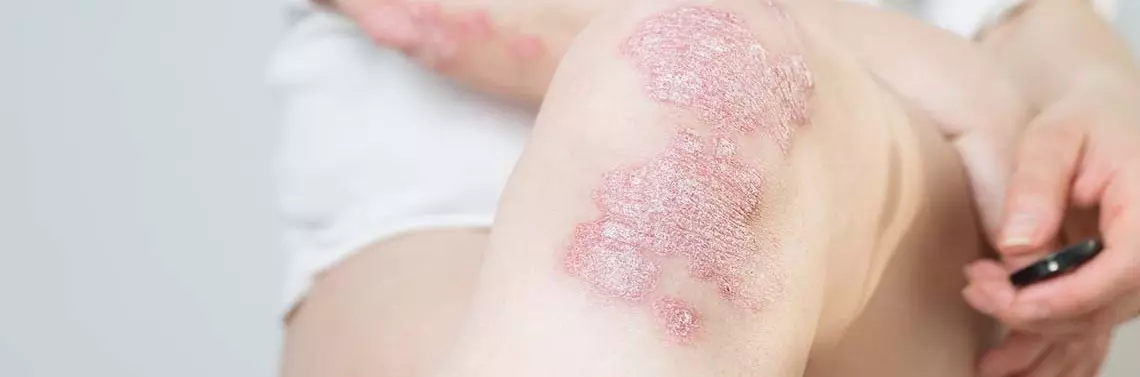
Podstawowymi wykwitami w przebiegu łuszczycy są grudki i blaszki pokryte łuską, którym często towarzyszy świąd, a niekiedy ból. Charakterystycznym objawem w przebiegu łuszczycy jest powstanie wykwitu w miejscu urazu skóry, co nazywamy objawem Köbnera. Zazwyczaj jest on obserwowany w przebiegu aktywnej formy choroby, ale może być też jej pierwszym symptomem [13].
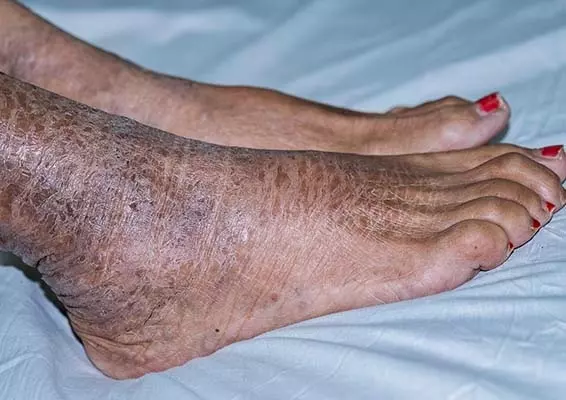
Zmiany łuszczycowe mogą przybierać rozmaite kształty i rozmiary. Typowo są zlokalizowane na owłosionej skórze głowy, nad stawami oraz w okolicy krzyżowej, aczkolwiek choroba o bardzo ciężkim przebiegu może obejmować nawet prawie całą powierzchnię ciała, co określam...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.