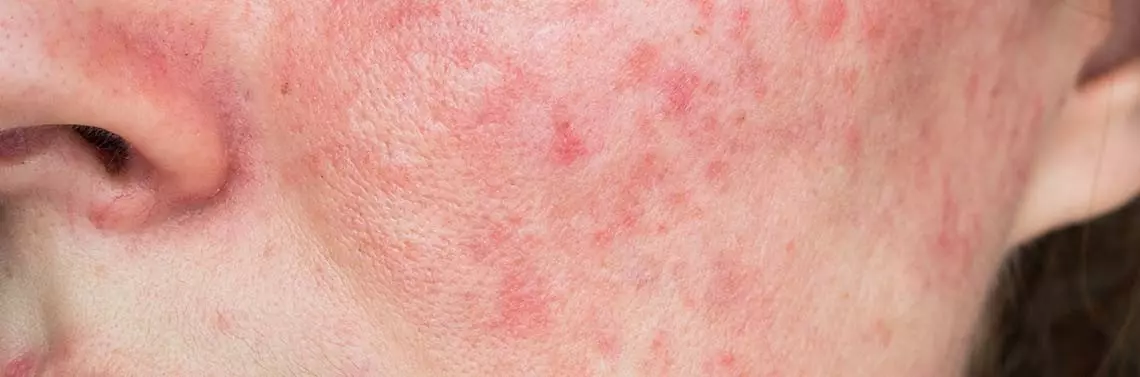
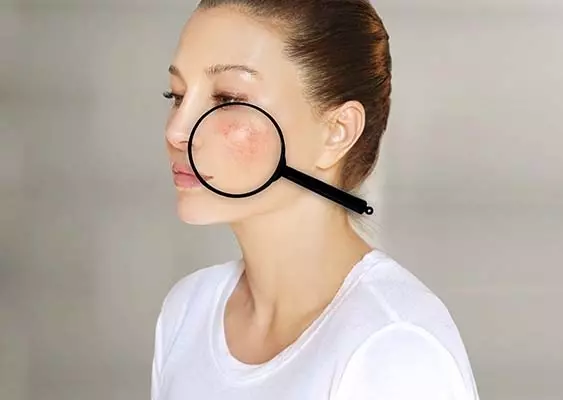
Trądzik różowaty to przewlekła choroba zapalna skóry objawiająca się szeregiem zmian skórnych takich jak zaczerwienie, rumień, teleangiektazje, grudki i krosty [1]. Choroba częściej dotyczy kobiet i może wystąpić w każdym wieku, ale najczęściej objawia się po 40. roku życia [2]. Patogeneza i patofizjologia trądziku różowatego nie są w pełni poznane i obejmują wpływ czynników genetycznych, czynniki immunologiczne, zaburzenia nerwowo-naczyniowe, mikroorganizmy i czynniki środowiskowe [3]. Obecny patofizjologiczny model trądziku różowatego wskazuje na rozregulowanie układu odpornościowego i jego podatność na nadmierne stany zapalne w połączeniu z neurogenną dysregulacją oraz zewnętrznymi czynnikami wyzwalającymi i zaostrzającymi chorobę [1, 2].
Uważa się, że osoby z trądzikiem różowatym mogą mieć wyższą ekspresję i gęstość niespecyficznych kanałów kationowych (receptora waniloid 1 [TRPV-1] i ankyrin 1 [TRPA-1]) na neuronach czuciowych i keratynocytach, które mogą być stymulowane przez czynniki takie jak wysokie i niskie temperatury, intensywne ćwiczenia, przyprawy (kapsaicyna) czy alkohol [2]. Po stymulacji komórki uwalniają wazoaktywne peptydy takie jak substancja P, polipeptyd aktywujący przysadkową cyklazę adenylanową (PACAP), wazoaktywny peptyd jelitowy (VIP) lub peptyd pochodny genu kalcytoniny (CGRP), co może wyjaśniać podstawowe objawy w trądziku różowatym takie jak zaczerwienienie czy utrzymujący się rumień [2]. Aktywność receptorów TRPV1 może wyjaśniać nadwrażliwość i dyskomfort skóry pacjentów z trądzikiem różowatym przy ekspozycji na perfumy lub ekstrakty ziołowe, które mogą być chemicznie podobne do kapsaicyny [3].
W keratynocytach osób z trądzikiem różowatym dochodzi do zwiększonej ekspresji receptora Toll-podobnego 2 (TLR-2), który wyzwala kaskadę zapalnych i wazoaktywnych peptydów, w tym katelicydyn. Katelicydyny zostają przekształcone pod wpływem kalikreiny do aktywnego peptydu LL-37 o właściwościach bakteriobójczych, który pobudza mastocyty, wyzwalając reakcję zapalną i rekrutację neutrocytów. W efekcie produkowane są reakt...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.