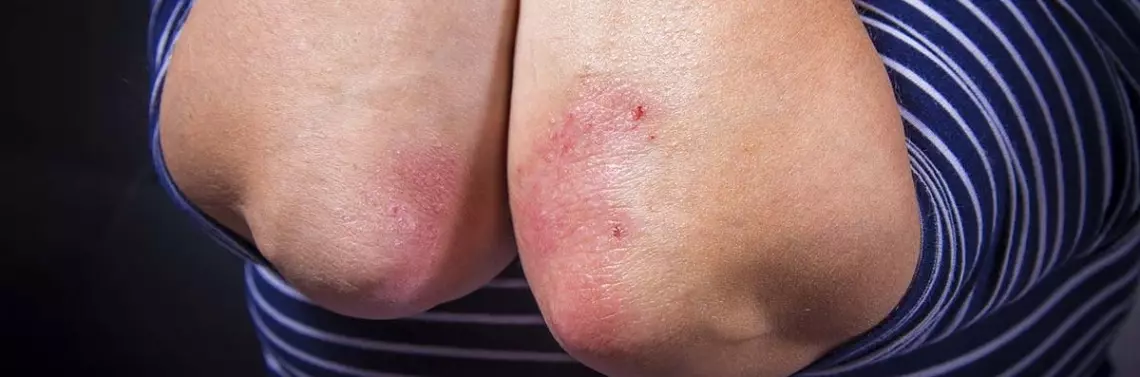
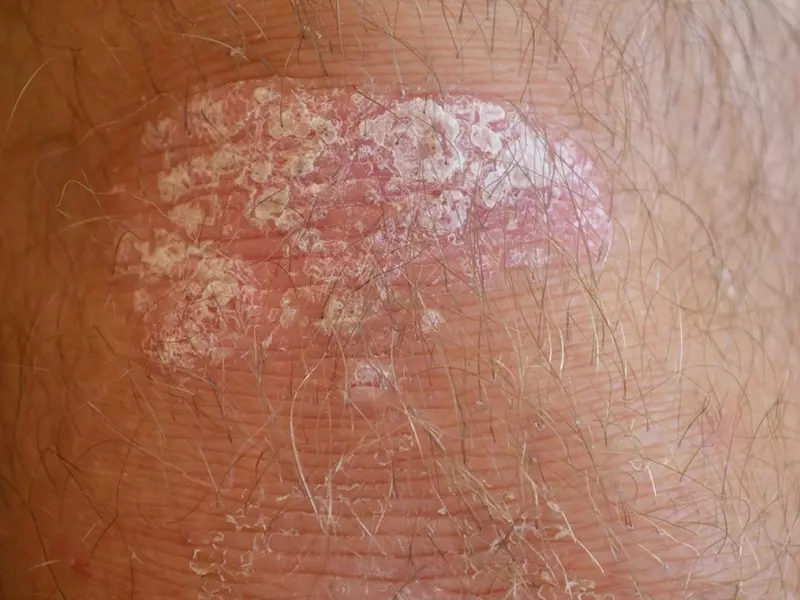
Łuszczyca jest przewlekłą nawrotową zapalną chorobą skóry dotykającą 2–4% ogólnej populacji, która ma niekorzystny wpływ na jakość życia pacjentów. Wybór odpowiedniej metody terapii, w zależności od nasilenia choroby, stanowi wyzwanie dla dermatologów. Jedną z opcji leczenia ogólnego łuszczycy jest metotreksat (MTX), który może być stosowany zarówno w monoterapii, jak i w schematach skojarzonych. W artykule przedstawiono aktualne informacje na temat zasad stosowania MTX w leczeniu łuszczycy.
Metotreksat jest lekiem zalecanym w leczeniu umiarkowanych i ciężkich postaci łuszczycy pospolitej oraz łuszczycowego zapalenia stawów. Został wprowadzony do lecznictwa w 1958 r. przez Edmuntsona i Guya. Amerykańska Agencja ds. Żywności i Leków (Food and Drug Administration – FDA) zarejestrowała MTX do leczenia łuszczycy w 1972 roku [1]. Przez ponad trzy dekady doświadczeń MTX umocował się jako standardowe leczenie systemowe w łuszczycy. Mimo wielu lat doświadczeń leczenie MTX nadal budzi wiele kontrowersji, zarówno wśród pacjentów, jak i lekarzy. Jego skuteczność wykazano w badaniach z randomizacją, które skłoniły do opracowania wytycznych i konsensusów jego stosowania [2].
Mechanizm działania MTX jest bardzo szeroki. Z jednej strony, jako antagonista kwasu foliowego, redukuje nasiloną proliferację keratynocytów, z drugiej strony ma działanie przeciwzapalne (poprzez wpływ na profil cytokin, osłabienie aktywności limfocytów T i granulocytów wielojądrzastych). Preparat zmniejsza tworzenie: leukotrienów, interleukin: IL-1, IL-8, IL-6, czynnika martwicy nowotworu (tumor necrosis factor alpha – TNF-alfa) oraz zwiększa syntezę IL-4, IL-10. Preparat dawkuje się w schemacie 7,5–25 mg raz w tygodniu doustnie lub domięśniowo. Z uwagi na liczne działania niepożądane podczas leczenia należy monitorować czynność wątroby, nerek, obraz krwi oraz stosować antykoncepcję, a przed włączeniem leczenia wykonać podstawowe badania laboratoryjne (z uwzględnieniem liczby płytek krwi), oznaczyć poziom transaminaz, bilirubiny, kreatyniny, a także wykonać test ciążowy [3]. Lek jest szczególnie wskazany u pacjentów, u których nie udaje się poprawić po leczeniu miejscowym, fototerapii lub leczeniu acytretyną, lub w przypadkach, gdy terapie te są przeciwwskazane lub niemożliwe do zastosowania. Zalecane jest podanie dawki testowej 5–10 mg tydzień przed leczeniem. Podczas leczenia praktykuje się stopniowe zwiększanie dawki leku. Maksymalna tygodniowa dawka 25 mg nie powinna być przekroczona. W ostatnich badaniach klinicznych oceniających skuteczność MTX wykazano, że wskaźnik PASI 75 (psoriasis activity and severity index) został osiągnięty u 36–40% pacjentów w 16.–24. tygodniu leczenia [4–6].
Metotreksat jest również wskazany jako element terapii skojarzonej z innymi lekami, w tym z lekami biologicznymi. W takich przypadkach MTX jest odpowiedzialny za hamowanie powstawania przeciwciał przeciw lekom biologicznym, co zwiększa ich skuteczność. Terapia skojarzona MTX z etanerceptem została również zastosowana w leczeniu łuszczycy u dzieci [7].
Kliniczne zastosowanie MTX jest ograniczone przez możliwość wystąpienia ciężkich skutków ubocznych, w tym hepatotoksyczności, nefrotoksyczności, supresji szpiku, choroby wrzodowej przewodu pokarmowego i rzadko ciężkich reakcji uczuleniowych.
Stosowanie MTX jest ograniczone przez liczne przeciwwskazania i wymagane podczas terapii badania kontrolne. W związku z przeciwwskazaniami do terapii pacjenci powinni przejść badania kwalifikujące do leczenia MTX. Zaleca się zebranie wywiadu chorobowego, wykonanie badania przedmiotowego oraz badań laboratoryjnych [morfologii krwi obwodowej z rozmazem, parametrów czynności nerek i wątroby, wykluczenie wirusowego zapalenia wątroby i gruźlicy, obecności ewentualnych ognisk siejących, rentgenogramu (RTG) klatki piersiowej, ultrasonografii (USG) jamy brzusznej, u kobiet w wieku rozrodczym zaleca się wykonanie testu ciążowego]. W ciągu 7–14 dni po rozpoczęciu leczenia należy wykonać kontrolną analizę morfologii krwi obwodowej. Oceny czynności nerek i wątroby należy przeprowadzać co 1–3 miesiące, w zależności od wyników badań pacjentów [1].
POLECAMY
Przeciwwskazania bezwzględne do leczenia MTX [1, 8]:
- nadwrażliwość na lek,
- ciąża i laktacja,
- oznaczona niedokrwistość, leukopenia, trombocytopenia,
- alkoholizm,
- aktywna choroba wrzodowa przewodu pokarmowego,
- ciężka niewydolność oddechowa,
- niedobory odporności.
Przeciwwskazania względne do leczenia MTX:
- niewydolność nerek,
- podwyższony poziom enzymów wątrobowych,
- aktywna lub przebyta historia zapalenia wątroby,
- marskość wątroby,
- nadużywanie alkoholu,
- interakcje z innymi lekami,
- aktywna choroba zakaźna (zwłaszcza gruźlica, HIV, WZW typu B i C),
- leczenie lekami immunosupresyjnymi (innymi niż leki
- biologi...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.