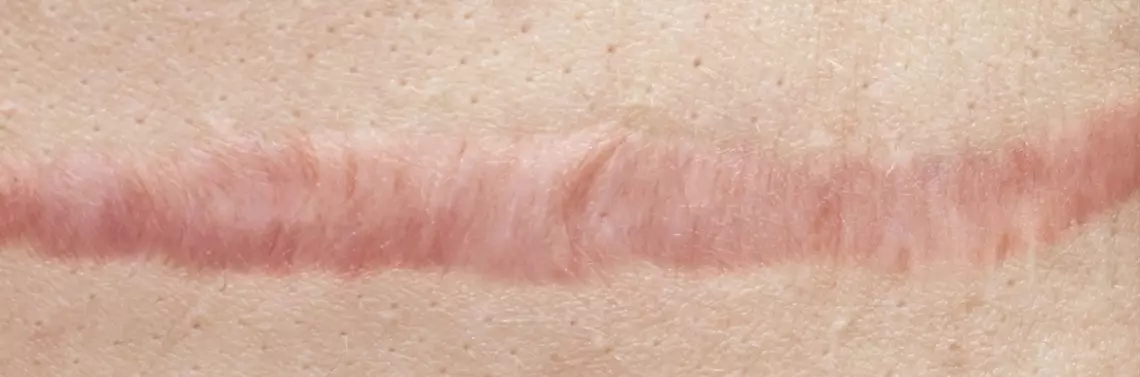
Uszkodzenie skóry w wyniku zabiegu chirurgicznego, urazu bądź chorób zapalnych prowadzi do wytworzenia blizn. Gojenie się ran jest mechanizmem obronnym organizmów żywych umożliwiającym odtworzenie ciągłości tkanki. Proces ten obejmuje trzy etapy: zapalny, ziarninowania oraz remodelingu, czyli przebudowy blizny [1]. Pierwszy okres trwa ok. 48–72 godziny i polega na aktywacji układu krzepnięcia, uwolnieniu cytokin oraz napływie komórek zapalnych. Na tym etapie powstaje strup. W drugim okresie proliferacji pojawiają się fibroblasty i produkują ziarninę składającą się m.in. z prokolagenu, elastyny, proteoglikanów i kwasu hialuronowego. Okres ten trwa 3–6 tygodni. Kolejny etap polega na przebudowie i dojrzewaniu blizny, trwa ok. 6–12 miesięcy [1]. W tym czasie wytworzony wcześniej kolagen typu III jest zastępowany kolagenem typu I. Blizna staje się bardziej wytrzymała, a ze względu na zanik naczyń krwionośnych traci charakterystyczne czerwone zabarwienie. W procesie gojenia mogą powstać blizny prawidłowe lub patologiczne blizny zanikowe, blizny przerosłe lub keloidy (bliznowce). Proces gojenia się rany regulowany jest przez liczne cząstki sygnałowe: metaloproteinazy macierzy, czynniki wzrostu, tkankowe inhibitory metaloproteinaz. Zaburzenia w procesie regulacji prowadzą do powstania blizn przerosłych i keloidów. Jeżeli proces remodelingu blizny przebiega prawidłowo, dochodzi do jednoczesnej degradacji i produkcji kolagenu [2]. W przypadku keloidów wytwarzanie koleganu jest ok. 20-krotnie większe, a w bliznach przerosłych 3-krotnie [1]. Nieprawidłowe blizny stwierdza się najczęściej w obrębie górnych partii klatki piersiowej, ramion, dolnej części twarzy oraz szyi. Obszarami szczególnie rzadko dotkniętymi tym schorzeniem są: górna część twarzy, kończyny dolne, błony śluzowe, dłonie, stopy i okolica narządów płciowych [3, 4]. Blizny przerosłe są najczęściej uniesione, różowe lub czerwone, nie przekraczają brzegów rany i mają tendencję do ustępowania z upływem czasu. Stanowią dla pacjenta nie tylko problem estetyczny, ale również mogą powodować ból, pieczenie, swędzenie czy uczucie wzmożonego napięcia powłok ciała. Powstają u predysponowanych osób i stanowią efekt wzmożonej reakcji tkanki łącznej na uraz, stan zapalny, zabieg chi...

Dołącz do grona specjalistów, którzy stale pogłębiają swoją wiedzę
Co trzy miesiące otrzymuj sprawdzone narzędzie i artykuły tworzone przez ekspertów-praktyków. Pogłębiaj wiedzę, pracuj sprawniej i bądź przygotowany na najbardziej skomplikowane przypadki.