W krajach wysoko rozwiniętych dziecięce dermatozy to aż 21% wizyt u lekarza rodzinnego [1]. Rodzaj, częstość i przebieg chorób dermatologicznych u dzieci zależą od wielu czynników, takich jak: wiek, rasa, klimat, stan odżywienia, higiena oraz warunki socjoekonomiczne [2]. Różnicując zmiany skórne u dzieci, bierze się pod uwagę charakter wykwitów, ich zmienność w czasie, dotychczasowe leczenie oraz objawy dodatkowe jak świąd czy gorączka. Bardzo często o ostatecznym rozpoznaniu decyduje wywiad [3].
POLECAMY
Zmiany zachodzące wraz z wiekiem w układzie odpornościowym wpływają na obraz zmian skórnych, w wyniku czego dermatozy dziecięce różnią się przebiegiem oraz sposobem leczenia od tych w wieku dorosłym. Przyczyną takich różnic jest słabsza niż u dorosłych wrodzona, jak i nabyta w pierwszych latach życia odpowiedź odpornościowa [4].
Na ekosystem, jakim jest mikrobiom ludzkiej skóry, składa się wiele organizmów: bakterie, drożdże, wirusy czy grzyby, które kolonizują warstwę rogową naskórka, a powstały biofilm otacza przewody wyprowadzające gruczołów potowych, mogąc powodować zapalenie skóry oraz świąd [5]. W niniejszym artykule przedstawione zostały wybrane, częste choroby skóry wieku dziecięcego o etiologii wirusowej, bakteryjnej oraz pasożytniczej: mięczak zakaźny, brodawki wirusowe (zwykłe), liszajec zakaźny oraz świerzb.
Mięczak zakaźny
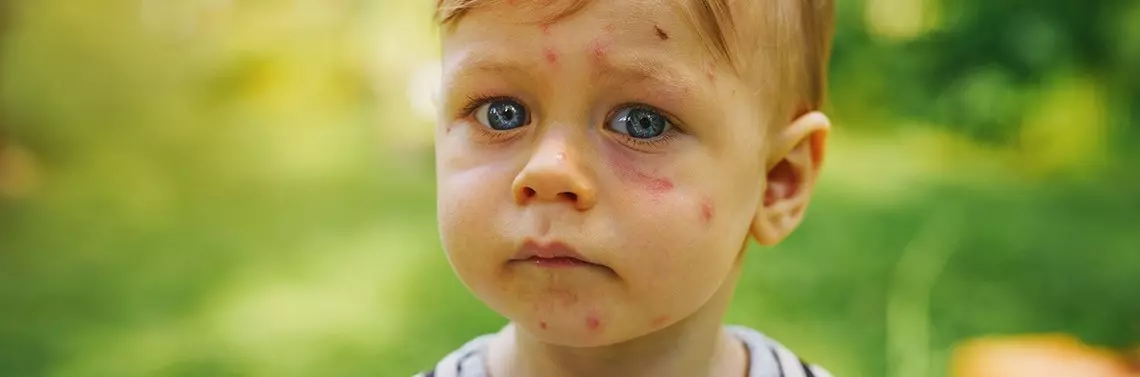
Mięczak zakaźny to częsta choroba skóry o wirusowej etiologii (poxvirus) spotykana głównie u dzieci [6]. Wirus namnaża się w cytoplazmie komórek nabłonka (warstwa podstawna), a infekcja ogranicza się tylko do naskórka. Zidentyfikowano cztery typy tego wirusa, a zmiany najczęściej powodowane są przez typ 1 [7].
Okres wylęgania trwa od dwóch do siedmiu tygodni, a wykwity mają postać niewielkich grudek o średnicy 2–5 mm, o charakterystycznym perłowym zabarwieniu i zagłębieniu w części centralnej. Uciskając grudkę, zaobserwować można ewakuację kaszowatej treści. Zakaźność jest znaczna, a choroba szerzy się przez kontakt bezpośredni z osobą chorą, kontakt pośredni z zainfekowanymi przedmiotami lub w wyniku samowszczepienia.
Grudki układają się zazwyczaj liniowo (objaw Koebnera), co może być wynikiem drapania zmian przez pacjenta [8, 9]. Zmiany skórne pojawiają się w każdej okolicy ciała, ale najczęściej występują w obrębie twarzy, tułowia, ramion i kończyn dolnych. Zdarzają się pojedyncze grudki w zakresie czerwieni wargowej, języka oraz błony śluzowej policzków. Wykwity mogą być pojedyncze lub mnogie, zazwyczaj są niebolesne, sporadycznie występuje świąd czy pieczenie. Wolna od zmian pozostaje powierzchnia dłoniowa rąk oraz podeszwowa stóp [9]. Pacjenci z atopowym zapaleniem skóry zazwyczaj mają bardziej nasilone zmiany, a mięczak pojawia się często podczas zaostrzenia choroby podstawowej. Szczyt zachorowania to 1.–4. r.ż., jednak zdarza się że chorują osoby dorosłe, szczególnie z obniżoną odpornością [10, 11]. Rozpoznanie choroby stawia się na podstawie obrazu klinicznego, a w przypadku wątpliwości rozstrzyga badanie histopatologiczne. W preparacie widoczny jest rozrost warstwy kolczystej naskórka, wnikającej w podścielisko, co klinicznie odpowiada zagłębieniu w środku zmiany. Dodatkowo powiększone keratynocyty zawierają wtręty cytoplazmatyczne, które spychają jądro komórki na obwód (ciałka Hendersona-Patersona) [12].
Coraz bardziej popularne staje się wykorzystywanie dermatoskopu w rozpoznawaniu mięczaka. Pod lupą, w centrum zmiany widoczne są białe struktury przypominające czterolistną koniczynę, a wokół niej naczynia, o układzie promienistym lub korony [19]. Stan zapalny w obrębie zmian, podrażnienia czy wtórne infekcje to typowe powikłania [17]. U osób zakażonych wirusem HIV można spotkać rzadkie powikłanie, jakim jest cellulitis [13].
W zależności od wieku pacjenta oraz stanu odpornościowego organizmu choroba przybiera różny obraz. Z tego względu pacjentów dzieli się na trzy grupy: dzieci, osoby dorosłe z prawidłową odpornością oraz pacjenci z zaburzoną odpornością (dzieci i dorośli), a rokowanie i sposób leczenia jest inny dla każdej z tych grup [11]. U osób zdrowych choroba zazwyczaj wykazuje tendencję do samoograniczania się. Zakażenie u osób dorosłych najczęściej przenosi się drogą płciową – wówczas zmiany występują w okolicy narządów płciowych. Zarówno u osób dorosłych, jak i dzieci zakażonych wirusem HIV oraz u chorych poddanych przewlekłej immunosupresji zmiany zazwyczaj są bardziej nasilone, rozsiane i oporne na leczenie [14, 15].
Rokowanie zazwyczaj jest dobre. W przypadku niezastosowania leczenia, zmiany mogą utrzymywać się od kilku tygodni do kilku lat [16]. Przed wdrożeniem leczenia należy uświadomić zarówno pacjenta, jak i jego opiekunów o charakterze choroby, prognozie, rodzaju stosowanego leczenia oraz ewentualnych powikłaniach. Należy podkreślić konieczność ograniczenia kontaktu z zajętymi obszarami skóry, dokładnego mycia rąk, unikania pocierania zmian i drażnienia ich, co przyspieszy samoograniczenie się infekcji. Pacjenci pozostający na leczeniu immunosupresyjnym zazwyczaj mają cięższy przebieg choroby oraz gorzej odpowiadają na leczenie. W terapii stosuje się miejscowe preparaty kantarydyny, miejscowe preparaty retinoidowe, 5% imikwimod w kremie, krioterapię, kwas salicylowy, wodorotlenek potasu, terapię laserem i doustne preparaty cymetydyny. Za wyjątkowo skuteczne uważa się również łyżeczkowanie zmian po uprzednim znieczuleniu miejscowym [16, 18].
W diagnostyce różnicowej u osób z niedoborem odporności bierze się pod uwagę kryptokokozę czy histoplazmozę. Należy także pamiętać o różnicowaniu z brodawkami płaskimi, brodawkami zwykłymi czy liszajem płaskim.
Pojedyncze zmiany mogą przypominać zaskórnik, czyrak czy keratoacanthoma [20, 21].
Brodawki ZWYKŁE
Brodawki należą do chorób skóry wywołanych przez wirusy HPV (wirus ludzkiego brodawczaka). Są to zmiany łagodne, zazwyczaj niebolesne, występujące głównie u dzieci, ale mogą pojawić się w każdym wieku. Okres inkubacji to nawet kilka miesięcy. Wirus HPV lokalizuje się w naskórku i namnaża w powierzchownych, zróżnicowanych jego warstwach.
Nieleczone zmiany zazwyczaj utrzymują się od kilku miesięcy nawet do kilkudziesięciu lat. Następuje przeszczep zmian z jednego miejsca na drugie. Zakazić się można przez kontakt bezpośredni lub pośredni [22].
W obrazie histopatologicznym brodawek zwykłych widoczna jest akantoza, hiperkeratoza naskórka oraz wydłużenie wpukleń międzybrodawkowych. Obecne są również charakterystyczne ogniska komórek ze zwyrodnieniem wodniczkowym i skupiskami ziaren keratohialiny w cytoplazmie. Często obserwuje się też parakeratozę nad szczytami brodawek, które tworzą kolumny [23].
Zmiany mają charakter grudek o zrogowaciałej i nierównej powierzchni, które są efektem przerostu naskórka. Początkowo obserwujemy cieliste niewielkie grudki, które wraz z upływem czasu rosną i zmieniają kolor – stają się żółtawe lub szare. Występują pojedynczo bądź organizują się w skupiska. Lokalizują się głównie na grzbietowej powierzchni rąk, w zakresie palców i okolicy wałów paznokciowych. Zdarza się, że zajmują również błony śluzowe.
U dzieci często spotyka się tzw. brodawki palczaste o zrogowaciałych wyroślach, lokalizujące się zazwyczaj na twarzy, ustach, powiekach i skrzydełkach nosa. Brodawki lokalizujące się wyłącznie na stopach to myrmecie (bardzo głębokie, bolesne i pojedyncze) oraz brodawki mozaikowe (powierzchowne i liczne) [24, 25].
Z uwagi na bardzo charakterystyczny obraz kliniczny szczególnie u dzieci, zazwyczaj rozpoznanie brodawek nie budzi wątpliwości. W diagnostyce różnicowej bierze się pod uwagę brodawki łojotokowe o zmniejszonej pigmentacji, liszaj płaski przerostowy, keratoacanthoma, raka kolczystokomórkowego lub guzkową lokalną dyskeratozę akantoliczną (u osób w podeszłym wieku i niereagujących na leczenie) [25].
Do najczęstszych metod leczenia brodawek zalicza się stosowanie kwasu salicylowego (leczenie z wyboru), krioterapię, kantadrynę, 5-fluorouracyl, bleomycynę oraz metody chirurgiczne (całkowite usunięcie zmian, elektrochirurgię, łyżeczkowanie) [26].
Liszajec zakaźny
Liszajec zakaźny jest powierzchownym, bakteryjnym zakażeniem skóry bardzo często występującym u dzieci. Charakterystyczny obraz kliniczny to pęcherzowo-ropne wykwity oraz miodowo-żółte strupy lokalizujące się na odsłoniętych częściach ciała, szczególnie na twarzy. Początek jest nagły, przebieg szybki, a zmiany ustępują bez pozostawiania blizn. Wykwity pojawiają się w obrębie skóry zdrowej lub w przebiegu innych stanów zapalnych skóry, jako powikłanie. Objawy dodatkowe jak gorączka czy świąd, występują rzadko.
Czynnik etiologiczny to przede wszystkim gronkowiec złocisty oraz paciorkowce beta-hemolizujące, a zakażenie jest najczęściej mieszane. Zakaźność jest duża i szerzy się przez kontakt bezpośredni lub pośredni.
Liszajec zakaźny dzieli się na postać klasyczną, która występuje częściej, a czynnikiem etiologicznym jest zazwyczaj paciorkowiec oraz pęcherzową, rzadziej występującą, gdzie dominuje zakażenie gronkowcem. W postaci klasycznej, na podłożu rumieniowym powstają drobne surowicze pęcherzyki, które jednak szybko pękają, a na skórze gromadzi się nadkażony wysięk, który zasychając, zostawia miodowe strupy. Najczęściej zajęte obszary to okolica jamy ustnej, nos i szyja. W postaci pęcherzowej, z drobnych pęcherzyków tworzą się większe pęcherze, zazwyczaj wypełnione treścią surowiczo-ropną, które po przerwaniu zostawiają sączącą się powierzchnię pokrytą strupem [27, 28].
W leczeniu zaleca się miejscowe preparaty antybiotykowe (mupirocyna, retapamulina lub kwas fusydowy), a przy bardzo nasilonych zmianach antybiotykoterapię doustną – cefalosporyny pierwszej generacji, amoksycylina z kwasem klawulanowym. W przypadku uczulenia na penicyliny zaleca się klindamycynę [29, 30]. Do rzadkich, ale ciężkich powikłań zalicza się kłębuszkowe zapalenie nerek powodowane nefrotoksycznymi szczepami paciorkowców.
Niezwykle ważna jest profilaktyka – przestrzeganie zasad higieny, a przede wszystkim usuwania ognisk infekcji, które najczęściej lokalizują się w obrębie nosogoardzieli. W różnicowaniu bierze się pod uwagę opryszczkę, zliszajowacenie oraz grzybicę skóry gładkiej [30].
Świerzb
Świerzb jest zakaźną chorobą skóry, przebiegającą z nasilonym świądem szczególnie w porze nocnej, wywołaną przez pasożyta z rodzaju roztoczy – świerzbowca ludzkiego. Norki i tunele drążone przez samice są patognomoniczne dla tej choroby. W typowych lokalizacjach na ciele zaobserwować można kręte, szare linie (uniesienia naskórka – warstwy rogowej) o długości kilku milimetrów. Na końcu takiego korytarza samica świerzbowca składa jaja, z których po 3.–4. dniach wykluwają się larwy. Zakażenie następuje drogą bezpośredniego kontaktu, rzadziej pośrednio. Często chorują wszyscy członkowie rodziny [31, 33].
Świąd jest objawem przewodnim. Ponieważ świerzbowiec wykazuje największą aktywność w nocy, wtedy też swędzenie skóry jest najbardziej dokuczliwe. Oprócz charakterystycznych linii na skórze, dodatkowo występują grudki, pęcherzyki oraz zmiany wynikające przede wszystkim z drapania zmian – przeczosy i nadżerki. Nor niekiedy nie stwierdza się, a zmiany wtórne do zakażenia (wyprysk, przeczosy) mogą utrudnić rozpoznanie [32].
Zmiany lokalizują się na bocznych powierzchniach palców, w przestrzeniach międzypalcowych, na zgięciowych powierzchniach nadgarstków i łokci, w fałdach skórnych, na pośladkach i stopach, a w przeciwieństwie do dorosłych mogą zajmować też twarz i skórę owłosioną głowy [33].
Czasami u dzieci spotyka się pęcherzową odmianę świerzbu. Charakteryzuje się ona występowaniem pęcherzy podobnych do tych spotykanych w pemfigoidzie. Zmiany przebiegają ze świądem i pojawiają się zazwyczaj w typowej lokalizacji. W diagnostyce różnicowej bierze się pod uwagę pęcherzową postać liszajca zakaźnego, pemfigoid pęcherzowy oraz pęcherze powstałe w wyniku tarcia mechanicznego [34].
Przy odrobinie szczęścia, w obrazie histopatologicznym zauważyć można w warstwie rogowej norę świerzbowca, nawet z osobnikiem w środku. Dodatkowo stwierdza się wewnątrz- i międzykomórkowy obrzęk żywych warstw naskórka, a w skórze właściwej, szczególnie poniżej zmiany widoczny jest naciek zapalny, również wokół naczyń [35].
Dobór preparatów leczniczych zależy od wieku pacjenta. Dla noworodków, niemowląt i młodszych dzieci przeznaczona jest permetryna, krotamiton lub kilkuprocentowa maść siarkowa. U starszych dzieci oraz dorosłych stosować można poza tym benzoesan benzylu, alletrynę, lindan oraz 10% maść siarkową [36].
Analiza przypadków klinicznych
Przypadek 1.
Dziesięcioletnia dziewczynka zgłosiła się do Ambulatorium Kliniki Dermatologii CSK MSWiA z powodu utrzymujących się od około dwóch miesięcy licznych drobnych grudek zlokalizowanych na kończynach dolnych o wielkości 2–3 mm. Zmiany miały charakter niezapalnych, twardych, półprzezroczystych grudek barwy masy perłowej z charakterystycznym zagłębieniem w części środkowej. Początkowo zastosowano leczenie miejscowe preparatem wodorotlenku potasu. Jednak po kilkurazowej aplikacji doszło do nadkażenia jednej ze zmian skórnych. Zastosowano miejscowo kwas fusydowy, po którym ustąpił stan zapalny.

z towarzyszącą obok zmianą o charakterze mięczaka zakaźnego
Następnie podjęto decyzję o dalszym leczeniu metodą zabiegową – łyżeczkowaniem, uzyskując całkowite ustąpienie zmian.
Przypadek 2.
Dziewczynka lat 12 zgłosiła się z powodu kilkumiesięcznego wywiadu szarobrunatnych, hiperkeratotycznych grudek na kciuku ręki prawej. W wywiadzie początkowo była tylko jedna, okołopaznokciowa szorstka zmiana. Druga zmiana zlokalizowana obok pierwotnej prawdopodobnie powstała w wyniku samoprzeszczepienia się wirusa. Zalecono terapię miejscową preparatem złożonym z fluorouracylu i kwasu salicylowego. Jeżeli terapia preparatami do stosowania miejscowego nie jest skuteczna, można zastosować łyżeczkowanie lub zamrażanie płynnym azotem.

W obu powyższych przypadkach przed zastosowaniem leczenia zabiegowego można zastosować miejscowe leczenie przeciwbólowe preparatem lidokainy z prylokainą na 30 minut przed zabiegiem.
Przypadek 3.
Czteroletni chłopiec dotychczas nieleczony zgłosił się z powodu rozsianych zmian grudkowych zlokalizowanych na stopach. Zmiany skórne utrzymywały się od około pół roku i towarzyszył im nasilony świąd skóry głównie w godzinach nocnych. Poza grudkami można zauważyć charakterystyczne nory świerzbowcowe. Dodatkowo wykonano badanie dermoskopowe, w którym stwierdzono obecność świerzbowca w norze. Zalecono zastosowanie preparatu permetryny. Lek w postaci kremu należy zastosować równomiernie na całe ciało poza głową i pozostawić go na około 10 godzin. Szczególną uwagę należy zwrócić na miejsca pomiędzy palcami rąk i stóp.

Jednorazowe zastosowanie kremu zazwyczaj jest wystarczające, jednak gdy infekcja utrzymuje się, należy powtórzyć leczenie po 14 dniach.
Trzeba pamiętać, że terapię przeprowadza się u wszystkich współmieszkańców. Dodatkowo należy poinformować pacjenta i jego rodzinę o konieczności utrzymania reżimu sanitarnego.
Przypadek 4.
Kolejny przypadek dotyczy czteroletniego chłopca, u którego zmiany skórne utrzymywały się od kilku dni i były zlokalizowane na twarzy, w okolicy jamy ustnej. Zmiany miały charakter pęcherzyków na podłożu rumieniowym. Pojedyncze pęcherzyki były większe, początkowo o treści surowiczej, a następnie ropnej. Po przerwaniu pokrywy pęcherzy utworzyły się lśniące strupy o miodowym kolorze. Na podstawie obrazu klinicznego rozpoznano pęcherzową odmianę liszajca zakaźnego. Z uwagi na obecność licznych zmian zalecono doustną antybiotykoterapię preparatem cefuroksymu oraz miejscowo mupirocynę z dobrym efektem.

Piśmiennictwo załączone do artykułu dostępne w redakcji.