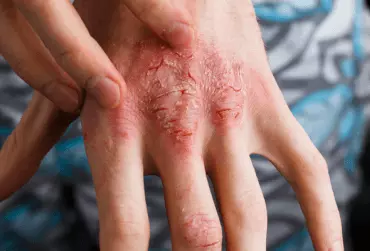
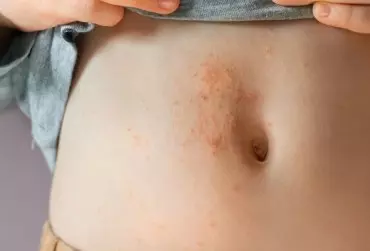
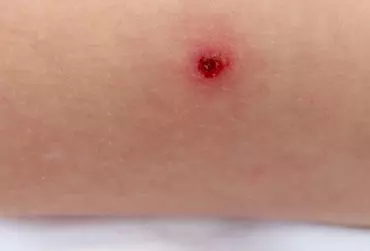
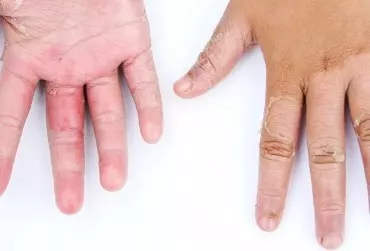
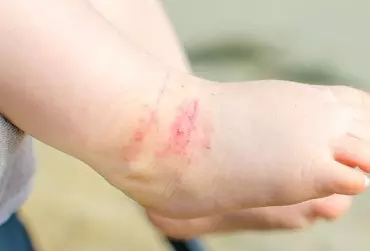
Atopowe zapalenie skóry (AZS) jest bardzo często rozpoznawaną zapalną chorobą skóry o przewlekłym i nawrotowym przebiegu. Charakteryzuje się wybitnym zróżnicowaniem w odniesieniu zarówno do obrazu klinicznego, jak i przebiegu choroby. Dlatego też zarówno rozpoznanie, jak i leczenie AZS są bardzo trudne i wymagają ogromnej wiedzy i praktyki klinicznej. Ze względu na wprowadzenie ostrzeżenia odnośnie do stosowania miejscowych inhibitorów kalcyneuryny (mIK) w aspekcie możliwości indukowania nowotworowych chorób skóry, przez wiele lat obserwowano istotny wzrost częstości zastępowania tej grupy leków przez miejscowe preparaty glikokortykosteroidowe (mGKS). W celu obiektywnej oceny bezpieczeństwa w długoterminowym, międzynarodowym badaniu obserwacyjnym APPLES™ udowodniono bezpieczeństwo terapii miejscowymi preparatami takrolimusu, co powinno zmienić świadomość wśród lekarzy praktyków, jak również pacjentów i zahamować niepokój w odniesieniu do ich stosowania u chorych na AZS.
Autor: Magdalena Czarnecka-Operacz
Atopowe zapalenie skóry (AZS) jest przewlekłą, zapalną chorobą skóry, charakteryzującą się częstymi nawrotami i intensywnym świądem. Jednym z kryteriów rozpoznania jest wywiad rodzinny w kierunku atopii (występowanie AZS, astmy, alergicznego zapalenia błony śluzowej nosa lub spojówek). Morfologia zmian w przebiegu AZS różni się w zależności od wieku chorego. AZS jest jedną z najczęstszych chorób skóry i najczęściej rozpoczyna się we wczesnym dzieciństwie. Uważa się, że 60% wszystkich przypadków ma początek w 1. r.ż., a 90% przed ukończeniem 5. r.ż.
Leczenie miejscowe zapalnych chorób skóry stanowi w dermatologii jeden z najważniejszych elementów umożliwiających zahamowanie lub przynajmniej ograniczenie objawów klinicznych schorzenia. W dobie rozwoju coraz to nowszych specjalistycznych leków, m.in. biologicznych, w postaci przeznaczonej do leczenia miejscowego, lekarz zawsze musi liczyć się z ich potencjalnymi działaniami niepożądanymi, które wynikają z ich charakterystyki farmakologicznej. Natomiast równolegle powstaje coraz więcej preparatów o działaniu przeciwzapalnym, które wykazują nie tylko istotne możliwości ograniczenia konieczności stosowania miejscowych preparatów sterydowych, ale również poprawiają strukturę bariery naskórkowej i zapewniają wymagany stopień nawilżenia skóry zmienionej zapalnie. W składzie niejednokrotnie zawierają one wiele składników naturalnych (np. pochodzenia roślinnego), o niepowtarzalnych właściwościach, które zostały potwierdzone nie tylko w badaniach klinicznych w dermatologii, ale również w onkologii (zapobieganie powikłaniom radioterapii). Są to kremy lecznicze o szerokim działaniu terapeutycznym.
Antybiotykoterapia miejscowa jest wartościową alternatywą dla leczenia ogólnego ze względu na ograniczenie ogólnoustrojowych działań niepożądanych i możliwość stosowania antybiotyku wyłącznie w miejscu infekcji. Znany od kilkudziesięciu lat kwas fusydowy jest antybiotykiem wąskospektralnym o silnym działaniu przeciwbakteryjnym, często stosowanym w codziennej praktyce dermatologicznej. Wykazuje dużą skuteczność w leczeniu występujących zakażeń skóry, szczególnie tych o etiologii Staphyococcus aureus. Dane z wielu badań klinicznych dowodzą, że terapia miejscowa kwasem fusydowym, także w połączeniu z miejscowymi glikokortykosteroidami, jest skuteczna, bezpieczna i dobrze tolerowana przez pacjentów. Staphyococcus aureus jest jednym z najczęstszych czynników etiologicznych zakażeń skóry. Chorzy z atopowym zapaleniem skóry istotnie częściej są skolonizowani przez S. aureus. Bakteria produkuje toksyny będące superantygenami zdolnymi do aktywacji i podtrzymania odpowiedzi zapalnej w skórze. Uważa się, że S. aureus ma istotne znaczenie w patofizjologii wyprysku i może być przyczyną niepowodzenia terapii. Zastosowanie kwasu fusydowego z glikokortykosteroidem w leczeniu wyprysku atopowego okazało się skuteczne, co potwierdzają dane z badań klinicznych.
Leki przeciwhistaminowe (LP) należą do grupy farmaceutyków najczęściej zalecanych w klinicznej praktyce pediatrycznej oraz w dermatologii dziecięcej. Zgodnie ze statystycznymi danymi z roku 2006 ocenianymi przez międzynarodową instytucję ds. statystyki medycznej (International Medical Statistic – IMS), we wspomnianym roku sprzedano prawie 2 mln jednostek przeciwhistaminowych przeznaczonych do leczenia pediatrycznego, co przekłada się na prawie 6 mln euro. We wspomnianej grupie niestety prawie 34% stanowiły LP pierwszej generacji, których panel działań niepożądanych jest bardzo szeroki, z uczuciem sedacji na czele. Z tego względu w istotnym stopniu zintensyfikowane zostały badania w zakresie wszelkich aspektów stosowania m.in. LP (obecnie już nowej generacji) w populacji dzieci. Stosowanie ich w tej grupie pacjentów musi spełniać wszelkie wymagania, zwłaszcza w zakresie ich bezpieczeństwa, i w maksymalnym stopniu zapewniać gwarantowaną skuteczność.
Atopowe zapalenie skóry jest przewlekłą i nawrotową dermatozą zapalną, która została uznana jako problem wielonarządowy. Jej niezwykle skomplikowany patomechanizm, genetycznie uwarunkowane zróżnicowanie endotypowe, fenotypowe i niezliczone możliwości charakterystyki przebiegu klinicznego powodują, że pomimo postępu wiedzy choroba ta stanowi bardzo trudne wyzwanie dla lekarzy praktyków.
Choroby alergiczne uznawane są obecnie za jedne z najczęściej rozpoznawanych chorób przewlekłych. Ich pierwsze objawy mogą się pojawiać już we wczesnym dzieciństwie i utrzymywać nawet przez całe życie pacjenta. Powodują one znaczne pogorszenie jakości życia chorych, prowadzą do ich istotnej absencji chorobowej w szkole i w pracy zawodowej, obniżonej efektywności profesjonalnej, a to z kolei przekłada się na bardzo wysokie koszty społeczne. Skuteczne i bezpieczne leczenie chorób alergicznych jest więc jednym z podstawowych wyzwań dla zdrowia publicznego i powinno być prowadzone w zakresie interdyscyplinarnym, czyli przez wszystkich lekarzy specjalistów medycyny rodzinnej, internistów i pediatrów we współpracy z alergologami, laryngologami i dermatologami.